Estradiol

Número CAS: 50-28-2.
Nome IUPAC: (17β)-estra-1,3,5(10)-triene-3,17-diol.

O estradiol (E2 ou 17β-estradiol ou β-estradiol[1]) é unha hormona esteroide sexual feminina, que pertence ao grupo dos estróxenos, xunto co estriol e a estrona. O estradiol abréviase como E2, xa que ten dous grupos hidroxilo no seu anel D [2] (a estrona ou E1 ten un, e o estriol ou E3 ten 3). O estradiol é arredor de 10 a 12 veces máis potente que a estrona e arredor de 80 veces máis potente có estriol nos seus efectos estroxénicos. Os seus niveis sanguíneos son algo máis altos cós da estrona durante os anos reprodutivos da muller, agás na fase folicular inicial do ciclo menstrual. Por tanto, o estradiol é o estróxeno predominante durante os anos reprodutivos tanto nos niveis séricos absolutos coma tamén na actividade estroxénica. Durante a menopausa, a estrona é o estróxeno predominante, e durante o embarazo o estriol é o estróxeno predominante en termos de niveis séricos, aínda que a súa potencia estroxénica é pequena. O estradiol tamén está presente nos homes, nos que o encima aromatase o produce como un metabolito activo da testosterona. Os niveis de estradiol nos homes (8-40 pg/mL) son aproximadamente comparables aos dunha muller posmenopáusica. O estradiol "in vivo" non se pode converter en estrona; e está favorecida a conversión do estradiol en estrona. O estradiol non só ten un impacto crítico no funcionamento sexual e reprodutivo, senón que tamén afecta a outros órganos, como os ósos.
Síntese
[editar | editar a fonte]
O estradiol, igual que outros esteroides, é un derivado do colesterol. Despois do corte da cadea lateral e usando a vía delta-5 ou delta-4, fórmase a androstenediona, que é o intermediario chave. Unha fracción da androstenediona é convertida en testosterona, que á súa vez é transformada en estradiol polo encima aromatase. Nunha vía alternativa, a androstenediona é aromatizada a estrona, que posteriormente é convertida en estradiol.
Produción
[editar | editar a fonte]Durante os anos reprodutivos, a maioría do estradiol nas mulleres prodúceno as células da granulosa dos ovarios por aromatización da androstenediona (producida nas células foliculares tecais) a estrona, seguido pola conversión de estrona en estradiol por acción do encima 17β-beta hidroxiesteroide deshidroxenase. Tamén se producen pequenas cantidades de estradiol polo córtex suprarrenal, e (nos homes), polos testículos.
O estradiol non se produce só nas gónadas: En ambos os sexos, as hormonas precursoras (especificamente a testosterona) son convertidas por aromatización en estradiol. En particular, o tecido adiposo é activo na conversión dos precursores en estradiol, e continúa facéndoo despois da menopausa. O estradiol tamén se produce no cerebro e nas paredes arteriais.
Modo de acción
[editar | editar a fonte]O estradiol entra libremente nas células e interacciona co seu receptor intracelular. Unha vez que o receptor de estróxenos se uniu coa hormona, o estradiol pode entrar no núcleo celular da célula diana, e regular a transcrición, que leva á formación do ARN mensaxeiro específico, que será traducido nos ribosomas producindo as proteínas específicas que determinarán o efecto da hormona.
O estradiol únese ben a ambos os receptores estroxénicos, o ERα e o ERβ, a diferenza doutros estróxenos, especialmente os farmacolóxicos, que actúan só sobre un deses receptores. Estes medicamentos denomínanse moduladores selectivos dos receptores estroxénicos (SERMs).
O estradiol é o estróxeno natural máis potente.
Metabolismo
[editar | editar a fonte]No plasma sanguíneo, a maioría do estradiol está unido á globulina fixadora de hormonas sexuais (SHBG), ou á albumina. Só unha fracción do 2,21% (+/- 0,04%) está libre e bioloxicamente activa; a porcentaxe restante mantense invariable ao longo do ciclo menstrual.[3] A desactivación inclúe a conversión nun estróxeno menos activo, como a estrona ou o estriol. O estriol é o principal metabolito urinario. O estradiol é conxugado no fígado, formándose un sulfato e un glicurónido e, así é excretado polos riles. Algúns conxugados solubles en auga son excretados a través do conduto biliar, e son parcialmente reabsorbidos despois de sufrir hidrólise desde o tracto intestinal. Esta circulación enterohepática contribúe ao mantemento dos niveis de estradiol.
Medición
[editar | editar a fonte]As medicións dos niveis de estradiol nas mulleres reflicten principalmente a actividade dos ovarios. Son útiles na detección dos estróxenos basais en mulleres con amenorrea ou disfunción menstrual, e para detectar os estados de hipoestroxenismo e menopausa. Ademais, o monitoreo de estróxenos durante as terapias de fertilidade avalía o crecemento folicular e é útil no monitoreo do tratamento. Os tumores que producen estróxeno mostran niveis persistentemente altos de estradiol e doutros estróxenos. Na puberdade precoz, os niveis de estradiol están moi incrementados.
Rangos
[editar | editar a fonte]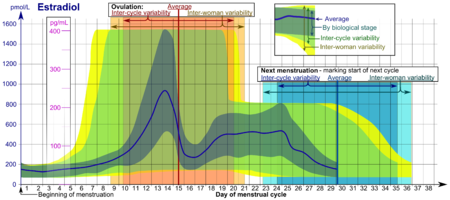
- Os rangos denominados na figura By biological stage (por fase biolóxica) poden ser usados en ciclos menstruais estritamente monitorizados en relación con outros marcadores da súa progresión biolóxica, coa escala de tempo comprimida ou estirada segundo o rapidamente ou lentamente que, respectivamente, progrese o ciclo comparado cun ciclo medio.
- Os rangos denominados na figura Inter-cycle variability (variabilidade entre ciclos) son máis apropiados para usalos en ciclos non monitorizados nos que só se coñece o inicio da menstruación, pero nos que a muller sabe con precisión a duración do seu ciclo medio e o momento da ovulación, e que son máis ben regulares como media, coa escala de tempo comprimida ou estirada segundo o ciclo medio da muller sexa máis curto ou máis longo, respectivamente, que o ciclo medio da poboación.
- Os rangos denominados na figura Inter-woman variability (variabilidade entre mulleres) son máis apropiados para utilizalos cando a duración do ciclo medio e o momento da ovulación non se coñecen, e só se sabe o comezo da menstruación.
| Rangos de referencia para o estradiol | |||
|---|---|---|---|
| Tipo de paciente | Límite inferior | Límite superior | Unidade |
| Adulto masculino | 50[5] | 200[5] | pmol/L |
| 14[6] | 55[6] | pg/mL | |
| Adulto feminino (Fase folicular, día 5) |
70[5] 95% PI (estándar) |
500[5] 95% PI |
pmol/L |
| 110[7] 90% PI (usado no diagrama) |
220[7] 90% PI | ||
| 19[6] (95% PI) | 140[6] (95% PI) | pg/mL | |
| 30[6] (90% PI) | 60[6] (90% PI) | ||
| Adulto feminino (máximo preovulatorio) |
400[5] | 1500[5] | pmol/L |
| 110[6] | 410[6] | pg/mL | |
| Adulto feminino (Fase lútea) |
70[5] | 600[5] | pmol/L |
| 19[6] | 160[6] | pg/mL | |
| Adulto feminino - Libre | 0.5[8] | 9[8] | pg/mL |
| 1.7[8] | 33[8] | pmol/L | |
| Muller posmenopáusica | N/A[5] | < 130[5] | pmol/L |
| N/A[6] | < 35[6] | pg/mL | |
No ciclo menstrual normal, os niveis de estradiol xeralmente son de <50 pg/ml durante a menstruación, aumentan co desenvolvemento folicular (máximo: 200 pg/ml), baixan lixeiramente durante a ovulación, e soben novamente durante a fase lútea ata un segundo máximo. Ao final da fase lútea, os niveis de estradiol diminúen aos niveis menstruais a menos que se produza un embarazo.
Durante o embarazo, os niveis de estróxeno, incluíndo os de estradiol, aumentan de forma constante cara ao final do mesmo. A fonte destes estróxenos é a placenta, que aromatiza as prohormonas producidas na glándula suprarrenal fetal.
Efectos
[editar | editar a fonte]Reprodución femenina
[editar | editar a fonte]Nas mulleres, o estradiol actúa como unha hormona de crecemento para os órganos reprodutivos, favorecendo o revestimento da vaxina, as glándulas cervicais, o endometrio, e o revestimento das trompas de Falopio. Estimula o crecemento do miometrio. O estradiol parece ser necesario para o mantemento dos ovocitos no ovario. Durante o ciclo menstrual, o estradiol producido polo folículo en crecemento orixina, por medio dun sistema de retroalimentación positiva sobre o eixe hipotalámico-hipofisario un incremento nos niveis de hormona luteinizante, inducindo a ovulación. Na fase lútea, o estradiol xunto coa proxesterona, preparan o endometrio para a implantación. Durante o embarazo, os niveis de estradiol aumentan debido á secreción da placenta, que aromatiza as prohormonas producidas na glándula suprarrenal fetal. Nos mandrís, o bloqueo da produción de estróxeno conduce a unha perda do embarazo, o que suxire que o estradiol ten un papel no mantemento do embarazo. Estase a investigar o papel dos estróxenos no proceso da iniciación do parto. As accións do estradiol son requiridas antes da exposición previa de proxesterona na fase lútea.
Desenvolvemento sexual
[editar | editar a fonte]O desenvolvemento das características sexuais secundarias nas mulleres é impulsado polos estróxenos, e máis especificamente, polo estradiol. Estes cambios inícianse na puberdade, a maioría aceléranse durante a idade reprodutiva, e fanse menos acusados coa diminución da influencia do estradiol despois da menopausa. Así, o estradiol aumenta o desenvolvemento dos peitos, e é responsable dos cambios na figura do corpo, afectando aos ósos, as articulacións e depósitos de graxa. O estradiol modifica a estrutura lipídica e a composición da pel.
Reprodución masculina
[editar | editar a fonte]O efecto do estradiol (e outros estróxenos) na reprodución masculina é complexo. O estradiol prodúcese no corpo masculino nas células de Sertoli dos testículos (onde a testosterona se aromatiza a 17β-estradiol). A súa función é previr a apoptose das células do esperma.[9]
Varios estudos detectaron unha diminución nas contaxes de espermatozoides nos homes de varias partes do mundo, e suxeriuse que a causa é a exposición a estróxenos no medio ambiente.[10] A supresión da produción de estradiol nunha subpoboación de homes subfértiles podería mellorar os resultados das análises de seme.[11]
Os homes que presentan anomalías no seu número de cromosomas sexuais, como ocorre na síndrome de Klinefelter, teñen niveis elevados de estradiol.
Masa ósea
[editar | editar a fonte]O estradiol ten un profundo efecto na masa ósea. Os individuos sen estradiol (e outros estróxenos) serán altos e eunucoides, xa que o peche das epífises se atrasa ou non pode efectuarse. A estrutura dos ósos tamén está afectada, orixinando unha temperá osteopenia e osteoporose.[12] As mulleres despois da menopausa experimentan unha perda acelerada de masa ósea debido a unha deficiencia de estróxenos.
Fígado
[editar | editar a fonte]O estradiol ten efectos complexos no fígado. Pode levar á colestase. O estradiol afecta a produción de varias proteínas, como as lipoproteínas, proteínas de unión, e proteínas responsables da coagulación.
Cerebro
[editar | editar a fonte]Os estróxenos poden producirse no cerebro a partir de precursores de esteroides. Teñen unha función neuroprotectora como antioxidantes.[13]
O sistema de retroalimentación positiva e negativa do ciclo menstrual implica o estradiol ovárico como vínculo co sistema hipotalámico-hipofisario para regular as gonadotropinas.
Considérase que os estróxenos xogan un papel significativo na saúde mental das mulleres, e hai relación entre os niveis de hormona, o estado de ánimo e o benestar. As caídas repentinas dos niveis de estróxenos, flutuacións, ou períodos prolongados con niveis baixos poden correlacionarse cunha depresión significativa do estado de ánimo. Prodúcese unha recuperación dos estados depresivos da depresión posparto, da perimenopausa, e da postmenopausa cando se estabilizan os niveis de estróxenos ou son restaurados.[14][15]
Vasos sanguíneos
[editar | editar a fonte]Os estróxenos afectan a certos vasos sanguíneos. Melloran o fluxo sanguíneo nas arterias coronarias.[16]
Oncoxenes
[editar | editar a fonte]Sospéitase que os estróxenos activan certos oncoxenes, xa que fomentan algúns cancros, como o cancro de mama e de endometrio. Ademais, varias condicións xinecolóxicas dependen dos estróxenos, como é o caso da endometriose, leiomioma uterino e o sangrado uterino.
Embarazo
[editar | editar a fonte]O efecto do estradiol, xunto coa estrona e o estriol, no embarazo é pouco claro. Poderían promover o fluxo sanguíneo uterino, crecemento miometrial, estimular o crecemento dos peitos e ao final do embarazo, promover o abrandamento cervical e a expresión de receptores de oxitocina miometriais.
Papel na diferenciación sexual do cerebro
[editar | editar a fonte]Na diferenciación sexual dos mamíferos o estradiol é un dos dous metabolitos activos da testosterona nos machos (o outro é a dihidrotestosterona), e, xa que os fetos de ambos os sexos están expostos a niveis altos similares de estradiol materno, esta fonte non pode ter un impacto significativo na diferenciación sexual prenatal. O estradiol non pode ser doadamente transferido desde a circulación sanguínea ata o cerebro, pero a testosterona si; polo tanto, a diferenciación sexual pode ser causada indirectamente pola testosterona no cerebro da maioría dos mamíferos masculinos, incluíndo o home, ao aromatizarse alí en cantidades significativas orixinando estradiol. Tamén existe evidencia de que a programación do comportamento sexual masculino dos animais é moi dependente do estradiol producido a partir da testosterona no sistema nervioso central durante a vida prenatal e infancia temperá.[17] Porén, descoñécese se este proceso xoga un papel mínimo ou significativo no comportamento sexual humano, aínda que a evidencia doutros mamíferos tende a indicar que si o fai.[18]
Recentemente, descubriuse que os volumes das estruturas sexualmente dimórficas do cerebro nos machos fenotípicos cambian para aproximarse ás do cerebro feminino cando estas son expostas a estradiol durante un período de meses.[19] Isto suxire que o estradiol exerce unha función importante na diferenciación sexual do cerebro, tanto antes do nacemento coma durante toda a vida.
Medicamentos de estradiol
[editar | editar a fonte]
Os estróxenos comercialízanse de varias maneiras para tratar os problemas de hipoestroxenismo. Existen preparacións orais, transdérmicas, tópicas, inxectables, e vaxinais. Ademais, a molécula do estradiol pode ser enlazada a un grupo alcano na posición C3 para facilitar a administración. Tales modificacións dan orixe ao acetato de estradiol (para aplicacións orais e vaxinais) e ao cipionato de testosterona (inxectable).
As preparacións orais non son necesariamente absorbidas, xa que deben pasar primeiro polo fígado, onde poden ser metabolizadas, e tamén poden ter efectos secundarios non desexados. Por tanto, ideáronse modos de administración que evitan pasar polo fígado antes de chegaren aos órganos diana. As vías transdérmicas e transvaxinais non están suxeitas a pasaren primeiro polo fígado.
O etinilestradiol, que é o compoñente estróxénico máis común na pílula anticonceptiva, presenta unha alteración máis profunda da estrutura química do estradiol.
Terapias
[editar | editar a fonte]Terapia de substitución hormonal
[editar | editar a fonte]Se se presentan en mulleres efectos secundarios graves debido a ter baixos niveis de estradiol (xeralmente ao inicio da menopausa ou despois dunha ooforectomía), pode prescribirse unha terapia de substitución hormonal. A miúdo, este tipo de tratamento combínase cun proxestáxeno
A terapia de estróxenos tamén pode utilizarse para tratar a infertilidade en mulleres cando cómpre que se forme un moco cervical favorable para os espermatozoides ou para que se forme un revestimento do útero apropiado. Para isto prescríbese xeralmente con clomifeno.
A terapia de estróxenos tamén pode ser utilizada para tratar un cáncer prostático avanzado, como tamén para aliviar os síntomas do cancro de mama.[20][21]
A terapia de estróxenos tamén se usa para manter os niveis de hormonas femininas en transsexuais que pasan de home a muller.
Bloqueo de estróxenos
[editar | editar a fonte]Inducir un estado de hipoestroxenismo pode ser beneficioso en certas situacións onde os estróxenos están contribuíndo a efectos indesexados, por exemplo, certos tipos de cancro de mama, xinecomastia, e un peche prematuro das epífises. Os niveis de estróxenos poden ser reducidos inhibindo a produción da hormona liberadora de gonadotropina, bloqueando o encima aromatase usando inhibidores da aromatase, ou usando antagonistas de estróxenos tales como o tamoxifeno para reducir os efectos dos estróxenos. Sábese que a liñaza reduce os niveis de estradiol.[22]
Anticonceptivo hormonal
[editar | editar a fonte]Un tipo de estróxeno derivado do estradiol, o etinilestradiol, é un compoñente importante das pílulas utilizadas nos métodos anticonceptivos hormonais. Os tipos combinados de anticoncepción hormonal conteñen etinilestradiol e unha proxestina, e ambos os dous contribúen á inhibición da GnRH, LH, e FSH, o que explica a capacidade destes métodos anticonceptivos de impedir a ovulación e así impedir o embarazo. Outros métodos anticonceptivos hormonais conteñen só proxestinas e non conteñen etinilestradiol.
Efectos adversos
[editar | editar a fonte]Os efectos secundarios adversos, que poden aparecer como resultado do uso do estradiol e que foron asociados ás terapias de estróxeno e/ou proxestina, inclúen cambios no sangrado vaxinal, dismenorrea, aumento de tamaño de leiomiomas uterinos, vaxinite incluíndo a candidiase vaxinal, cambios na secreción cervical e ectropion cervical, cáncer de ovario, hiperplasia endometrial, cáncer de endometrio, secreción da mamila, galactorrea, cambios fibroquísticos nos peitos e cancro de mama. Entre os efectos cardiovasculares inclúense dor de peito, tromboses venosas profundas e superficiais, tromboembolismo pulmonar, tromboflebite superficial, infarto agudo de miocardio, accidente cerebrovascular, e un incremento da presión sanguínea. Efectos gastrointestinales observados son: náuseas e vómitos, cambras abdominais, inchamento abdominal, diarrea, dispepsia, disuria, gastrite, ictericia colestásica, aumento de trastornos na vesícula biliar, pancreatite, ou agrandamento de hemanxiomas hepáticos. Efectos adversos na pel son: cloasmas ou melasmas que poderían continuar a pesar de cesar no consumo do fármaco. Outros efectos adversos na pel son: eritema multiforme, eritema nodoso, otite media, erupcións hemorráxicas, perda de cabelo, hirsutismo, prurito, ou eflorescencia. Efectos adversos nos ollos son: trombose vascular retinal, aumento da curvatura da córnea ou intolerancia ás lentes de contacto. Efectos adversos no sistema nervioso central son: dor de cabeza, migrañas, mareo, depresión mental, corea, trastornos de ansiedade, trastornos do estado de ánimo, irritabilidade, e empeoramiento da epilepsia. Outros efectos adversos son: cambios no peso corporal, tolerancia reducida aos carbohidratos, empeoramento da porfiria, edema, artralxia, bronquite, cambras nas pernas, hemorroides, cambios na libido, urticaria, anxioedema, reaccións anafilácticas, síncope, dor de moas, trastornos nos dentes, incontinencia urinaria, hipocalcemia, exacerbación da asma, e un aumento nos triglicéridos.[23][24]
O estróxeno combinado coa medroxiproxesterona está asociado co aumento do risco de demencia. Non se sabe se tomar estradiol só está asociado co aumento do risco de demencia. Os estróxenos deberían tomarse na menor dose efectiva posible e durante o menor tempo posible debido a estes riscos.[23]
Interaccións
[editar | editar a fonte]Os extractos da planta abeloura (Hypericum perforatum), o fenobarbital, a carbamazepina, e rifampicina diminúen os niveis de estróxenos como o estradiol, ao aceleraren o seu metabolismo. A eritromicina, claritromicina, cetoconazol, itraconazol, ritonavir e o zume de pomelo poden atrasar o metabolismo estroxénico, producindo un aumento nos niveis de estradiol no plasma sanguíneo.[23]
Contraindicacións
[editar | editar a fonte]O tratamento con estradiol debería ser evitado en casos de sangrado anormal xenital non diagnosticado, cancro de mama, sospeita ou historial do mesmo, tratamentos para enfermidades metastásicas, neoplasia estróxeno-dependente ou a súa sospeita, trombose venosa profunda, embolismo pulmonar, ou historial destas condicións, enfermidades tromboembólicas activas ou recentes tales como infartos, infarto de miocardio, disfunción ou enfermidade hepática. O estradiol non debería ser tomado por xente con hipersensibilidade/alerxia ou por mulleres embarazadas ou que sospeitan que o están.
Notas
[editar | editar a fonte]- ↑ ChemSpider beta-estradiol Arquivado 25 de decembro de 2011 en Wayback Machine.
- ↑ PubChem compound Estradiol
- ↑ Wu CH, Motohashi T, Abdel-Rahman HA, Flickinger GL, Mikhail G (1976). "Free and protein-bound plasma estradiol-17 beta during the menstrual cycle". J. Clin. Endocrinol. Metab. 43 (2): 436–45. PMID 950372. doi:10.1210/jcem-43-2-436.
- ↑ References and further description of values are given in image page in Wikimedia Commons at Commons:File:Estradiol during menstrual cycle.png
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 GPNotebook - reference range (oestradiol) Arquivado 09 de xuño de 2012 en Wayback Machine. Consultado o 27 de setembro de 2009
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 Derived from molar values using molar mass of 272.38g/mol
- ↑ 7,0 7,1 Values taken from day 1 after LH surge in: Establishment of detailed reference values for luteinizing hormone, follicle stimulating hormone, estradiol, and progesterone during different phases of the menstrual cycle on the Abbott ARCHITECT analyzer. Reto Stricker, Raphael Eberhart, Marie-Christine Chevailler, Frank A. Quinn, Paul Bischof and Rene´ Stricker. Clin Chem Lab Med 2006;44(7):883–887 PMID 16776638. Alternative link: [1]
- ↑ 8,0 8,1 8,2 8,3 Total amount multiplied by 0.022 according to 2.2% presented in: Wu CH, Motohashi T, Abdel-Rahman HA, Flickinger GL, Mikhail G (1976). "Free and protein-bound plasma estradiol-17 beta during the menstrual cycle". J. Clin. Endocrinol. Metab. 43 (2): 436–45. PMID 950372. doi:10.1210/jcem-43-2-436.
- ↑ Pentikäinen V , Erkkilä K , Suomalainen L , Parvinen M , Dunkel L (2000). "Estradiol acts as a germ cell survival factor in the human testis in vitro.". The Journal of clinical endocrinology and metabolism 85 (5): 2057–67. PMID 10843196. doi:10.1210/jc.85.5.2057.
- ↑ Sharpe RM , Skakkebaek NE (1993). "Are oestrogens involved in falling sperm counts and disorders of the male reproductive tract?". Lancet 341 (8857): 1392–5. PMID 8098802. doi:10.1016/0140-6736(93)90953-E.
- ↑ Raman JD , Schlegel PN (2002). "Aromatase inhibitors for male infertility.". The Journal of urology 167 (2 Pt 1): 624–9. PMID 11792932.
- ↑ Carani C , Qin K , Simoni M , Faustini-Fustini M , Serpente S , Boyd J , Korach KS , Simpson ER (1997). "Effect of testosterone and estradiol in a man with aromatase deficiency.". The New England journal of medicine 337 (2): 91–5. PMID 9211678. doi:10.1056/NEJM199707103370204.
- ↑ Behl C, Widmann M, Trapp T, Holsboer F (1995). "17-beta estradiol protects neurons from oxidative stress-induced cell death in vitro". Biochem. Biophys. Res. Commun. 216 (2): 473–82. PMID 7488136. doi:10.1006/bbrc.1995.2647.
- ↑ Douma SL, Husband C, O'Donnell ME, Barwin BN, Woodend AK (2005). "Estrogen-related mood disorders: reproductive life cycle factors". ANS Adv Nurs Sci 28 (4): 364–75. PMID 16292022.
- ↑ Lasiuk GC, Hegadoren KM (2007). "The effects of estradiol on central serotonergic systems and its relationship to mood in women". Biol Res Nurs 9 (2): 147–60. PMID 17909167. doi:10.1177/1099800407305600.
- ↑ Collins P , Rosano GM, Sarrel PM , Ulrich L , Adamopoulos S , Beale CM , McNeill JG, Poole-Wilson PA (1995). "17 beta-Estradiol attenuates acetylcholine-induced coronary arterial constriction in women but not men with coronary heart disease.". Circulation 92 (1): 24–30. PMID 7788912.
- ↑ Ch. F. Harding (2004). The New York Academy of Sciences, ed. "Hormonal Modulation of Singing: Hormonal Modulation of the Songbird Brain and Singing Behavior". Ann. N.Y. Acad. Sci. 1016: 524–539. PMID 15313793. doi:10.1196/annals.1298.030. Arquivado dende o orixinal o 27 de setembro de 2007. Consultado o 2007-03-07.
- ↑ Richard B. Simerly (27-03-2002). "Wired for reproduction: organization and development of sexually dimorphic circuits in the mammalian forebrain" (PDF). Annual Rev. Neurosci. 25: 507–536. PMID 12052919. doi:10.1146/annurev.neuro.25.112701.142745. Arquivado dende o orixinal (pdf) o 01-10-2008. Consultado o 2007-03-07.
- ↑ Hulshoff, Cohen-Kettenis; et al. (2006). "Changing your sex changes your brain: influences of testosterone and estrogen on adult human brain structure". European Journal of Endocrinology 155 (155): 107–114. ISSN 0804-4643. doi:10.1530/eje.1.02248. Arquivado dende o orixinal o 11 de abril de 2011. Consultado o 19 de febreiro de 2012.
- ↑ Ockrim JL, Lalani el-N, Kakkar AK, Abel PD (agosto de 2005). National Institute of Health, ed. "Transdermal estradiol therapy for prostate cancer reduces thrombophilic activation and protects against thromboembolism.". PubMed. Consultado o 12 de xullo de 2010.
- ↑ Giuseppe Carruba, Ulrich Pfeffer, Emanuela Fecarotta, Domenico A. Coviello, Elena D'Amato, Michele Lo Casto, Giorgio Vidali, and Luigi Castagnetta (7 de setembro de 1993). American Association for Cancer Research, Inc. (AACR), ed. "Estradiol Inhibits Growth of Hormone-nonresponsive PC3 Human Prostate Cancer Cells". Cancer Research. Consultado o 12 de xullo de 2010.
- ↑ Andrew Chevallier (2000). Gillian Emerson-Roberts, ed. Encyclopedia of Herbal Medicine: The Definitive Home Reference Guide to 550 Key Herbs with all their Uses as Remedies for Common Ailments. DK Publishing. ISBN 0-7894-6783-6.
- ↑ 23,0 23,1 23,2 Barr Laboratories, Inc. (2008). wcrx.com, ed. "ESTRACE TABLETS, (estradiol tablets, USP)" (PDF). Consultado o 27 de xaneiro de 2010.
- ↑ Pfizer (2008). "ESTRING (estradiol vaginal ring)" (PDF). Arquivado dende o orixinal (PDF) o 17 de xaneiro de 2010. Consultado o 19 de febreiro de 2012.
