Inmunidade (medicina)
Inmunidade é un termo médico que describe o estado de ter suficientes defensas biolóxicas para evitar a infección, enfermidade ou outra invasión biolóxica non desexada. A inmunidade implica a compoñentes específicos contra determinados axentes infecciosos e a outros non específicos. Os compoñentes non específicos actúan como barreiras ou como eliminadores de patóxenos para deter a infección por microorganismos antes de que estes poidan causar a doenza. Outros compoñentes do sistema inmunitario adáptanse a cada nova doenza encontrada e son capaces de xerar inmunidade específica contra o xerme patóxeno.
Historia[editar | editar a fonte]

O concepto de inmunidade intrigou á humanidade durante miles de anos. A visión prehistórica das enfermidades era que estaban causadas por forzas sobrenaturais, e que a enfermidade era unha forma de castigo divino ou dos nosos inimigos por “malos actos” ou “pensamentos malvados” que visitaban a alma.[1] Desde o tempo de Hipócrates ata o século XIX, cando se estableceron os alicerces do método científico, as doenzas atribuíanse a unha alteración ou desequilibrio nun dos catro humores (sangue, flegma, bile amarela e bile negra).[2] Tamén foi popular durante ese tempo a teoría miasmática, que sostiña que as enfermidades como o cólera ou a Peste Negra eran causadas por un miasma, unha forma nociva de "aire afogado".[1] Se alguén era exposto ao miasma, podía coller a enfermidade.
A palabra moderna “inmunidade” deriva do latín immunis, que significa exención do servizo militar, do pago de impostos u doutros servizos públicos.[3] A primeira descrición escrita do concepto de inmunidade puido ser a que fixo o ateniense Tucídides que, no ano 430 a. C., describiu que cando a peste afectou a Atenas “os doentes e os moribundos estiveron coidados pola atención compasiva daqueles que se recuperaran, porque sabían o tratamento da doenza e estaban eles mesmos libres de temor. Ningún foi atacado xamais unha segunda vez, ou non cun resultado fatal”.[3] O termo “immunes”, tamén se encontra no poema épico “Farsalia” escrito arredor do 60 a. C. polo poeta Marco Anneo Lucano para describir a resistencia dunha tribo norteafricana ao veleno das serpentes.[2]
A primeira descrición clínica da inmunidade que se fixo dunha enfermidade específica debida a un organismo causante é probablemente a incluída no Kitab fi al-jadari wa-al-hasbah (Un tratado sobre a varíola e o sarampelo) escrito polo médico islámico Al-Razi no século IX. No tratado, Al-Razi describe a presentación clínica da varíola e o sarampelo e pasa a indicar que esta exposición a estes axentes específicos outorga inmunidade duradeira (aínda que non usa este termo).[2] Porén, foi coa teoría xerminal das enfermidades de Louis Pasteur cando a incipiente ciencia da inmunoloxía comezou a explicar como as bacterias causaban as enfermidades, e como, despois da infección, o corpo humano aumentaba a capacidade de resistir máis ataques.[3]

O nacemento da inmunoterapia pasiva puido ter comezado con Mitrídates VI, que tratou de acostumarse ao veleno, e tomou doses de veleno non letais diariamente para desenvolver tolerancia. Tamén se di que Mitrídates creou un "antídoto universal" para protexerse de todos os velenos terrestres.[2] Durante case 2000 anos, creuse que os velenos eran a causa directa das enfermidades, e usábase unha complicada mestura de ingredientes, chamada Mitrídate, para curar o envelenamento durante o Renacemento.[2] Unha versión actualizada desta cura, chamada Theriacum Andromachi, usouse bastante no século XIX.[4] En 1888 Émile Roux e Alexandre Yersin illaron a toxina da difteria, e despois do descubrimento da inmunidade contra a difteria e o tétano baseada en antitoxinas en 1890 por Behring e Kitasato, a antitoxina converteuse no primeiro grande éxito da inmunoloxía terapéutica moderna.[2]
En Europa, a indución da inmunidade activa xurdiu nun intento de conter a varíola. Porén, a inmunización existira en varias formas durante polo menos un milenio.[3] O uso máis antigo da inmunización é descoñecido, pero arredor do ano 1000 d. C., os chineses comezaron a practicar unha forma de inmunización secando e inhalando pos derivados das crostas das lesións da varíola.[3] Arredor do século XV na India, o Imperio Otomán, e África Oriental, a práctica da variolación (meter na pel material en po derivado das crostas da varíola) converteuse en bastante común.[3] A variolación foi introducida en Occidente a principios do século XVIII por Lady Mary Wortley Montagu, esposa do embaixador británico na corte otomá.[3] En 1796, Edward Jenner introduciu o método moito máis seguro da inoculación co virus da varíola vacúa, un virus non mortal que tamén inducía inmunidade á varíola. O éxito e a aceptación xeral do procedemento de Jenner levaría máis tarde á vacinación desenvolvida por Pasteur e outros contra finais do século XIX.[2]
Tipos de inmunidade[editar | editar a fonte]
Os tipos de inmunidade poden clasificarse segundo distintos criterios. Fálase de inmunidade innata ou inespecífica cando as defensas recoñecen e responden aos patóxenos de forma xenérica, e de inmunidade adaptativa, adquirida ou específica, cando responden recoñecendo e atacando determinados antíxenos caracterísitcos de cada especie. O sistema da inmunidade innata está presente desde o nacemento e protexe a un individuo de patóxenos sen importar as experiencias, mentres que a inmunidade adaptativa se presenta só despois dunha infección ou inmunización e, polo tanto, "adquírese" durante a vida.

Inmunidade innata[editar | editar a fonte]
A inmunidade innata está constituída por unha serie de barreiras físicas e químicas que impiden a penetración do patóxeno, pola fagocitose, a reacción inflamatoria e o sistema do complemento. É o primeiro que actúa contra os patóxenos. A resposta innata adoita desencadearse cando os microbios son identificados por receptores de recoñecemento de patróns, que recoñecen compoñentes que están presentes en grandes grupos de microorganismos, ou cando as células danadas, lesionadas ou estresadas envían sinais de alarma, moitos dos cales (pero non todos) son recoñecidos polos mesmos receptores que recoñecen os patóxenos. As defensas do sistema inmunitario innato son inespecíficas, o cal significa que estes sistemas recoñecen e responden aos patóxenos dunha forma xenérica. O sistema inmunitario innato é o sistema dominante de protección na gran maioría dos organismos.
A pel impide a penetración da maioría dos microorganismos, se non hai feridas, as mucosas son outra barreira protectora, así como as barreiras de mucus ou as secrecións ácidas do estómago ou a produción de substancias bactericidas nos tecidos como o lisozima. A reacción inflamatoria ataca os focos de infección e as células fagocíticas como os macrófagos, neutrófilos e outros eliminan moitos patóxenos. O sistema do complemento está formado por unha serie de compoñentes do soro sanguíneo, que se activan en cascada e lisan as células bacterianas. Ademais, como os elementos do sistema innato son os primeiros que contactan cos antíxenos estraños, algúns dos seus compoñentes funcionan como células presentadoras de antíxenos para as células do sistema inmune adaptativo.
Inmunidade adaptativa[editar | editar a fonte]
A inmunidade adaptativa, adquirida ou específica a miúdo subdivídese en dous grandes tipos dependendo de como se introduciu a inmunidade e consiste na produción de anticorpos (inmunidade humoral dos linfocitos B) ou a realización de actividaes celulares citotóxicas ou regulatorias (inmunidade celular dos linfocitos T). Pode subdividirse aínda máis, atendendo á cantidade de tempo que dura a protección. Na inmunidade pasiva o corpo non fabrica os seus propios anticorpos, e é a curto prazo, e normalmente dura como máximo uns poucos meses. Na inmunidade activa o corpo activa os seus propios linfocitos, e fabrica os seus propios anticorpos e células de memoria, e dura máis tempo, ás veces toda a vida. Pode ser tamén unha inmunidade producida por causas naturais ou ben por causas artificiais creadas polo ser humano.
Inmunidade pasiva[editar | editar a fonte]
A inmunidade pasiva Consiste en recibir anticorpos producidos por outro individuo. Pode orixinarse de modo natural cando os anticorpos producidos pola nai pasan a través da placenta ao feto ou ao neno lactante a través do leite; aquí o papel do sistema inmunitario do neno é pasivo. Tamén pode ser artificial cando a provoca o home ao administrar anticorpos producidos por outro individuo ou especie (o que se chama un antisoro); xeralmente os anticorpos son producidos polo cabalo contra unha toxina ou patóxeno, extraídos do seu sangue, e administrados á persoa doente.[5] A inmunidade pasiva proporciona protección inmediata, pero pouco duradeira porque o corpo non desenvolve memoria inmunitaria.[6]
Inmunidade pasiva humoral natural[editar | editar a fonte]
É a inmunidade pasiva materna que pasa ao fillo. A nai transmite anticorpos IgG pola placenta ao feto durante o terceiro mes de embarazo. As células da placenta teñen un receptor Fc neonatal.[7][7] Despois do nacemento, o neno recibe a través do leite materno IgA, o que protexe ao meniño de infeccións bacterianas ata que el poida sintetizar os seus propios anticorpos.[6]

Inmunidade pasiva humoral artificial[editar | editar a fonte]
Consiste na administración de anticorpos normais extraídos do plasma sanguíneo doutras persoas ou animais, ou anticorpos monoclonais. Esta transferencia pasiva úsase profilacticamente como prevención en caso de inmunodeficiencias, como a hipogammaglobulinemia.[8] Tamén se usa no tratamento de varios tipos de infeccións agudas, e para tratar os envelenamentos.[5] A inmunidade producida é de curta duración e hai un risco potencial de que se produzan reaccións de hipersensibilidade contra o anticorpo alleo, e a enfermidade do soro.[6][8]
Inmunidade pasiva celular artificial[editar | editar a fonte]
A transferencia pasiva ou "adoptiva" de inmunidade por medio de células faise transferindo células T activadas ou sensibilizadas dun individuo a outro. Raras veces se usa en humanos porque require doantes histocompatibles, que son con frecuencia difíciles de atopar, xa que se pode producir unha reacción do tipo do "enxerto contra receptor".[5] Utilizouse para tratar certas enfermidades como algúns tipos de cancro e inmunodeficiencias. Este tipo de transferencia difire dun trasplante de medula ósea, onde se transfiren células nai hematopoéticas.
Inmunidade activa[editar | editar a fonte]
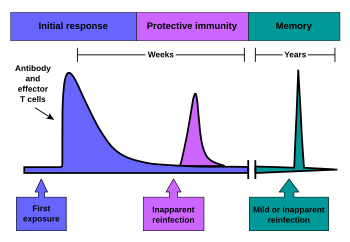
A inmunidade activa dáse cando as células B e as células T son activadas por un patóxeno, orixínanse as células B e T de memoria. Ao longo da vida dun animal estas células de memoria “lembrarán” cada patóxeno específico encontrado, e poderán montar unha resposta forte e rápida se o patóxeno se detecta de novo. Este tipo de inmunidade é activo e adaptativo porque o sistema inmunitario do corpo se prepara el mesmo para futuros desafíos. A inmunidade activa a miúdo implica tanto inmunidade celular coma humoral (e a intervención do sistema inmunitario innato).
Inmunidade activa natural[editar | editar a fonte]
A inmunidade activa adquirida de maneira natural ocorre cando unha persoa está exposta a un patóxeno vivo, e desenvolve unha resposta inmune primaria, que leva á formación dunha memoria inmunolóxica. Por tanto, trátase dunha inmunización por anteriores infeccións.[5] Este tipo de inmunidade é “natural” porque non está inducida polo ser humano. Moitos trastornos do funcionamento do sistema inmunitario poden afectar á formación da inmunidade activa como a inmunodeficiencia (tanto na forma adquirida coma na conxénita) e a inmunosupresión.
Inmunidade activa artificial[editar | editar a fonte]
A inmunidade activa adquirida artificialmente pode inducirse por medio dunha vacina, unha substancia que contén un antíxeno. Unha vacina estimula unha resposta primaria contra o antíxeno sen causar os síntomas da enfermidade.[5] O corpo orixina células de memoria contra os antíxenos do patóxeno presentes na vacina, e adquire unha inmunidade duradeira contra el.

Hai catro tipos de vacinas tradicionais:[9]
- As vacinas inactivadas están compostas de microorganismos mortos pola aplicación de calor ou substancias químicas e xa non son infecciosos. Por exemplo, as da gripe, cólera, peste e hepatite A. A maioría das vacinas deste tipo é probable que requiran vacinas de reforzo.
- As vacinas vivas atenuadas están compostas por microorganismos que se cultivaron en condicións que inutilizaron a súa capacidade de inducir enfermidades. Estas respostas son máis duradeiras e xeralmente non requiren vacinas de reforzo. Exemplos: a da febre amarela, sarampelo, rubéola e papeiras.
- Os toxoides son compostos tóxicos inactivados de microorganismos usados para inmunizar cando é o toxoide que libera o microorganismo (máis que o propio microorganismo) o causante da doenza. Exemplos de vacinas baseadas en toxoides son a do tétano e a difteria.
- As vacinas de subunidades están compostas por pequenos fragmentos (cos antíxenos) de organismos causantes da enfermidade. Un exemplo é a da hepatite B.
Notas[editar | editar a fonte]
- ↑ 1,0 1,1 Lindquester, Gary J. (2006) Introduction to the History of disease. Arquivado 21 de xullo de 2006 en Wayback Machine. Disease and Immunity, Rhodes College.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 Silverstein, Arthur M. (1989) History of Immunology (Hardcover) Academic Press. Nota: As primeiras seis páxinas deste texto están dispoñbles en liña (Amazon Online Reader)
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 Gherardi E. The Concept of Immunity. History and Applications. Arquivado 02 de xaneiro de 2007 en Wayback Machine. Immunology Course Medical School, University of Pavia.
- ↑ Este artigo incorpora contido da Cyclopaedia de 1728, unha publicación no dominio público. "Mithridate".
- ↑ 5,0 5,1 5,2 5,3 5,4 Microbiology and Immunology On-Line Textbook Arquivado 08 de abril de 2020 en Wayback Machine.: USC School of Medicine
- ↑ 6,0 6,1 6,2 Janeway, Charles; Paul Travers, Mark Walport, and Mark Shlomchik (2001). Immunobiology; Fifth Edition. New York e Londres: Garland Science. ISBN 0-8153-4101-6..
- ↑ 7,0 7,1 Coico, R., Sunshine, G., and Benjamin, E. (2003). “Immunology: A Short Course.” Px. 48.
- ↑ 8,0 8,1 Keller, Margaret A. and E. Richard Stiehm (2000). "Passive Immunity in Prevention and Treatment of Infectious Diseases.". Clinical Microbiology Reviews 13 (4): 602–614. PMID 11023960. Arquivado dende o orixinal o 08 de abril de 2020. Consultado o 07 de febreiro de 2013.
- ↑ Immunization: You call the shots. Arquivado 29 de setembro de 2006 en Wayback Machine. The National Immunization Program at the Centers for Disease Control and Prevention
