Tuberculose
Este artigo contén varias ligazóns externas e/ou bibliografía ao fin da páxina, mais poucas ou ningunha referencia no corpo do texto. Por favor, mellora o artigo introducindo notas ao pé, citando as fontes. Podes ver exemplos de como se fai nestes artigos. |
| Tuberculose | |
|---|---|
| Clasificación e recursos externos | |
 Radiografía de tórax proveniente dun paciente con tuberculose moi avanzada | |
| ICD-10 | A15-A19 |
| ICD-9 | 010–018 |
| OMIM | 607948 |
| DiseasesDB | 8515 |
| MedlinePlus | 000077 000624 |
| eMedicine | med/2324 emerg/618 radio/411 |
| MeSH | D014376 |
Se cre que pode requirir tratamento, por favor, consúltello ao médico. | |

A tuberculose, tamén chamada tise pulmonar ou doenza do peito, é unha das doenzas infecciosas documentadas desde a antigüidade que continúa a afectar a humanidade hoxe en día. Estímase que a bacteria causante evolucionou hai 15.000 ou 20.000 anos a partir doutras bacterias do xénero Mycobacterium.
A bacteria
[editar | editar a fonte]- Artigo principal: Mycobacterium tuberculosis.
O causante da tuberculose (máis precisamente, da tuberculose pulmonar) é o Mycobacterium tuberculosis (MTB), tamén coñecido como bacilo de Koch en homenaxe ao seu descubridor, o médico alemán Robert Koch. É unha bacteria aerobia do tipo grampositivo de crecemento lento, que se divide cada 16 ou 20 horas, o que é bastante lento comparado con outras bacterias cuxa división se produce en minutos. É un bacilo (isto é, unha bacteria en forma de bastón) que pode resistir a desinfectantes débiles e pode sobrevivir en medio seco durante semanas. Porén, só consegue desenvolverse no organismo dun hospedador. A tuberculose é unha das máis importantes doenzas infecciosas actuais, que ata hoxe afecta a millóns de seres humanos. Despois do xurdimento da SIDA/AIDS a súa diseminación volveu medrar.
O cultivo in vitro do M. tuberculosis tardou en conseguirse, porén, actualmente este é un proceso de laboratorio común. O MTB é identificábel no microscopio despois dun tratamento con solución alcohol-ácida e coloración (método de Ziehl-Neelsen). Na técnica de coloración máis común, os bacilos absorben un colorante vermello brillante que contrasta ben co fondo azul. Os bacilos alcohol-ácido resistentes tamén poden ser visualizados por microscopio fluorescente (técnica do fluorocromo), e por coloración con auramina-rodamina.
O grupo ao cal pertence o M. tuberculosis inclúe outras tres bacterias que tamén poden causar tuberculose: o Mycobacterium bovis, o M. africanum e o M. microti. As dúas primeiras especies provocan raros casos da doenza en humanos, e a última non causa infección en humanos.
A doenza
[editar | editar a fonte]- Transmisión
A tuberculose disemínase a través de gotículas no ar que son expelidas cando persoas con tuberculose infecciosa tosen, esbirran, falan ou cantan. Contactos próximos (persoas con contacto prolongado, frecuente ou intensivo) teñen alto risco de se infectaren (taxa de infección de 22%). A transmisión ocorre só a partir de persoas con tuberculose infecciosa activa (e non de quen ten a doenza latente).
A probabilidade da transmisión depende do grao de infección da persoa con tuberculose e da cantidade expelida, forma e duración da exposición ao bacilo e da virulencia.
A cadea de transmisión pode ser interrompida illando os pacientes coa doenza activa e iniciándose unha terapia antituberculose eficaz.
- Patoxenicidade
Só 10% dos pacientes con tuberculose infecciosa evolucionan cara a unha forma clínica de doenza, unha porcentaxe ben reducida.
- Infección
A infección por tuberculose iníciase cando o bacilo atinxe os alvéolos pulmonares e pódese espallar para os nódulos linfáticos e, de aí, a través da circulación sanguínea a tecidos máis distantes onde a doenza pódese desenvolver: a parte superior dos pulmóns, os riles, o cerebro e mailos ósos.
A resposta inmunolóxica do organismo destrúe a maioría dos bacilos, levando á formación dun granuloma. Os "tubérculos", ou nódulos de tuberculose, son pequenas lesións que consisten en tecidos mortos de cor cincenta contendo a bacteria da tuberculose.
Normalmente o sistema inmunolóxico é capaz de conter a multiplicación do bacilo, evitando a súa diseminación no 90% dos casos.
- A doenza
Entre tanto, nalgunhas persoas, o bacilo supera as defensas do sistema inmunolóxico e comeza a se multiplicar, resultando na progresión dunha infección simple por tuberculose á doenza en si. Isto pode ocorrer logo da infección (tuberculose primaria, no 1 a 5% dos casos), ou varios anos despois da infección (reactivación da doenza tuberculosa, ou bacilo dormente, nun 5 a 9 %).
Cerca de 5% das persoas infectadas van desenvolver a doenza nos dous primeiros anos, e outro 5% van desenvolvela aínda máis tarde. En total, preto de 10% dos infectados cun sistema inmunolóxico normal desenvolverán a doenza durante a súa vida.
Algunhas situacións aumentan o risco de progresión da tuberculose. En persoas infectadas co VIH o risco aumenta en 10% ao ano, en vez do 10% por toda a vida. Outras situacións de risco inclúen o abuso de drogas inxectábeis; a infección recente de tuberculose nos últimos 2 anos; raio-x do tórax que suxira a existencia de tuberculose (lesións fibróticas e nódulos); diabetes mellitus, silicose, terapia prolongada con corticosteroides e outras terapias inmunosupresivas, cancro na cabeza ou pescozo, doenzas no sangue ou reticuloendoteliais (leucemia e doenza de Hodgkin), doenza renal en estadio avanzado, gastrectomía, síndromes de mala absorción crónicas, ou baixo peso corporal (10% ou máis de peso por baixo do ideal).
A tuberculose afecta principalmente os pulmóns (75% ou máis) e é chamada tuberculose pulmonar.
Os síntomas inclúen tose prolongada con duración de máis de tres semanas, dor no peito e hemoptise. Outros síntomas inclúen febre, calafríos, suores nocturnos, perda de apetito e de peso, e cansazo fácil. A palabra consunción (consumpção, en Portugal) xurdiu porque os doentes parecían ter sido "consumidos por dentro" pola doenza.
Outros órganos do corpo que resultan afectados inclúen a pleura, o sistema nervioso central (meninxes), o sistema linfático, o sistema xenitourinario, ósos e articulacións, ou pode ser diseminada polo corpo (tuberculose miliar, chamada así porque as lesións que se forman parecen pequenas sementes). Estas son máis comúns en persoas con supresión inmunolóxica e en meniños. A tuberculose pulmonar tamén pode evolucionar a partir dunha tuberculose extrapulmonar.
- Resistencia a medicamentos
A tuberculose resistente é transmitida da mesma forma que as formas sensíbeis a medicamentos. A resistencia primaria desenvólvese en persoas infectadas inicialmente con microorganismos resistentes. A resistencia secundaria (ou adquirida) xorde cando a terapia contra a tuberculose é inadecuada ou cando non se segue o réxime de tratamento prescrito ou se interrompe.
Diagnóstico
[editar | editar a fonte]Unha avaliación médica completa para a TB inclúe un histórico médico, un exame físico, o test subcutáneo de Mantoux, un exame por raios X do tórax e estudo baixo microscopio e cultivos microbiolóxicos.
- Historial médico
O historial médico inclúe a busca de síntomas da tuberculose pulmonar (TB): tose intensa e prolongada por tres ou máis semanas, dor no peito e hemoptise. Os síntomas xerais inclúen febre, calafríos, suores nocturnas, perda de apetito e peso, e cansazo fácil. Outras partes do historial médico inclúen exposición anterior á tuberculose, na forma de infección ou doenza; tratamento anterior de tuberculose; factores de risco demográficos; e condicións médicas que aumenten o risco de infección por tuberculoses, tales como a infección por VIH/SIDA.
Débese sospeitar de tuberculose cando unha doenza respiratoria persistente - nun individuo que doutra forma sería saudábel - non responda aos antibióticos regulares.
- Exame físico
Faise un exame físico para avaliar a saúde xeral do paciente e descubrir outros factores que poden afectar o plan de tratamento da TB. Non pode ser usado como método diagnóstico da TB.
- Exame do tórax con raios X
Unha placa posterior e anterior do tórax é o que se fai tradicionalmente; outras vistas (lateral ou lordótico) ou imaxes de tomografía computadorizada tamén poden ser necesarias.
Na TB pulmonar activa, infiltracións ou consolidacións e/ou cavidades son frecuentemente vistas na parte superior dos pulmóns con ou sen linfadenopatía (infartación dos nódulos linfáticos) mediastinal ou hilar. Porén, poden aparecer lesións en calquera lugar nos pulmóns. En persoas con VIH e outras doenzas inmunosupresoras, calquera anormalidade pode indicar a TB, ou o raio-x dos pulmóns pode ata mesmo parecer enteiramente normal.
En xeral, a tuberculose tratada anteriormente aparece baixo os raios X como nódulos pulmonares na área hilar ou nos lóbulos superiores, presentando ou non marcas fibróticas e perda de volume. Bronquiectastia (isto é, dilatación dos bronquios coa presenza de catarro) e marcas pleurais poden estar presentes.
Nódulos e cicatrices fibróticas poden conter bacilos de tuberculose en multiplicación lenta, con potencial para progresar para unha futura tuberculose activa. Individuos con estas características nos seus exames, se tiveren un test positivo de reacción subcutánea á tuberculina, deben ser consideradas candidatos de alta prioridade ao tratamento da infección latente, independentemente da súa idade. De modo oposto, lesións granulares calcificadas (granulomas calcificados) presentan baixísimo risco de progresión para unha tuberculose activa.
Anormalidades detectadas en radiografías do tórax poden suxerir a enfermidade. Porén, nunca son exactamente o diagnóstico dunha TB. Entre tanto, estas radiografías poden ser usadas para descartar a posibilidade de tuberculose pulmonar nunha persoa que teña reacción positiva ao test de tuberculina pero que non teña os síntomas da doenza.
- Estudos microbiolóxicos

Análises de mostras de esgarro e cultivos microbiolóxicos deben ser feitas para detectar o bacilo, no caso de que o paciente estea producindo secreción. Se non estiver producíndoa, pódese considerar unha mostra recollida na larinxe, unha broncoscopia ou unha aspiración por agulla fina. O bacilo pódese cultivar, a pesar de crecer lentamente e entón, ou inmediatamente despois de recoller a mostra, tinxido (coa técnica de Ziehl-Neelsen) e observado ao microscopio óptico.
Test subcutáneo de tuberculina
[editar | editar a fonte]O test subcutáneo de Mantoux é usado nos EUA e no Canadá. O test de Heaf é usado no Reino Unido.
- Test sub cutáneo de tuberculina, ou Test de Mantoux
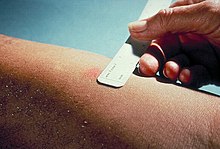
O test de Mantoux debe ser feito en todos os casos de sospeita de tuberculose, a pesar de que os seus resultados deben ser interpretados con coidado. O derivado de proteína purificada (ou PPD), que é un precipitado obtido de cultivos filtrados e esterilizados, é inxectado de forma intradérmica (isto é, dentro da pel) e faise o exame entre 48 e 72 horas despois. Un paciente que foi exposto á bacteria debe presentar unha resposta inmunolóxica na pel.
- Clasificación da reacción á tuberculina
Un endurecemento de máis de 5–15 mm (dependendo dos factores de risco da persoa) a 10 unidades de Mantoux é considerado un resultado positivo, indicando infección por TB.
- 5 mm ou máis son positivos para a TB en:
- pacientes positivos para o HIV.
- contactos con casos recentes de TB.
- persoas con cambios nodulares ou fibróticos baixo raios X do tórax, consecuentes con casos antigos de TB curada.
- Pacientes con órganos transplantados e outros pacientes imunosuprimidos.
- 10 mm ou máis é positivo en:
- Persoas recentemente chegadas (menos de 5 anos) de países con alta incidencia da doenza.
- Consumidores de drogas inxectábeis.
- Residentes e empregados de locais de aglomeracións de alto risco (ex.: prisións, enfermarías, hospitais, refuxios de persoas "sen teito" etc.).
- Persoal de laboratorios onde se fagan test con Mycobacterium.
- Persoas con condicións clínicas de alto risco (ex.: diabetes, terapias prolongadas con corticosteroides, leucemia, fallo renal, síndromes de mala absorción crónicas, reducido peso corporal etc.).
- Meniños de menos de 4 anos de idade, ou meniños e adolescentes expostos a adultos nas categorías de alto risco.
- 15 mm ou máis é positivo en:
- Persoas sen factores de risco coñecidos para a TB.
- (Nota: normalmente, os programas de test cutáneo son realizados entre grupos de alto risco para a doenza).
Un test negativo non exclúe tuberculose activa, especialmente se o test foi feito entre 6 e 8 semanas despois de adquirirse a infección; se a infección for intensa, ou se o paciente tivese o sistema inmunolóxico comprometido.
Non hai relación entre a eficacia da vacina BCG e un test de Mantoux positivo.
Despois dunha vacinación por BCG, un test de Mantoux non é inútil nin innecesario. Unha BCG é suficiente; a revacinación non é útil. Unha vacinación previa por BCG dá, por veces, resultados falso-positivos. Isto converte o test de Mantoux en pouco útil para persoas vacinadas por BCG.
A fin de mellorar o test de Mantoux, outros test están sendo desenvolvidos. Un dos considerados máis prometedores observa a reacción de linfocitos T aos antíxenos ESAT6 e CFP10.
- Test de Heaf
O Test de Heaf é usado no Reino Unido, e tamén inxecta a proteína purificada (PPD) na pel, observándose a reacción resultante.
Cando alguén é diagnosticado dunha tuberculose, todos os seus contactos próximos deben ser investigados cun test de Mantoux ou raios X do tórax, a criterio médico.
Sistema de clasificación
[editar | editar a fonte]O sistema de clasificación para a tuberculose mostrado abaixo baséase no grao de patoxenia da doenza.
Os axentes de saúde deben obedecer ás leis de cada país no tocante á notificación de casos de tuberculose. As situacións descritas en 3 ou 5 na táboa inferior deben ser inmediatamente notificadas ás autoridades de saúde locais.
| Clase | Tipo | Descrición |
|---|---|---|
| 0 | Ningunha exposición á TB Non infectado |
Ningún histórico de exposición Reacción negativa ao test de tuberculina dérmico |
| 1 | Exposición á TB Ningunha evidencia de infección |
Histórico de exposición Reacción negativa ao test dérmico de tuberculina |
| 2 | Infección de TB Sen doenza |
Reacción positiva ao test dérmico de tuberculina Estudos bacteriolóxicos negativos (en caso de haber sido feitos) Ningunha evidencia clínica, bacteriolóxica ou radiográfica de TB |
| 3 | TB clinicamente activa | Cultivo de M. tuberculosis (no caso de ser feito) Evidencias clínicas, bacteriolóxicas ou radiográficas da doenza |
| 4 | TB non activa clinicamente |
Histórico de episodio(s) de TB ou Sinais anormais pero estábeis nas radiografías Reacción positiva ao test dérmico de tuberculina Estudos bacteriolóxicos negativos (se se fixeran) e Ningunha evidencia clínica ou radiográfica de presenza da doenza |
| 5 | Sospeita de TB | Diagnóstico pendente A doenza debe ser confirmada ou descartada dentro de 3 meses |
Tratamento
[editar | editar a fonte]As persoas con infección de TB (clases 2 ou 4), mais que non teñen a doenza (como nas clases 3 ou 5), non espallan a infección a outras persoas. A infección por TB nunha persoa que non ten a doenza non é considerada un caso de TB e normalmente é relatada como unha infección latente. Esta distinción é importante porque as opcións de tratamento son diferentes para quen ten a infección latente e para quen ten a doenza activa.
Tratamento de infección latente de tuberculose
[editar | editar a fonte]O tratamento da infección latente é esencial para o control e eliminación da TB, pola redución do risco de tornarse doenza activa.
É necesaria unha avaliación para descartar TB activa antes de comezar un tratamento para tuberculose latente.
Os candidatos ao tratamento de tuberculose latente son aqueles grupos de moi alto risco, con reacción positiva á tuberculina de 5 mm ou máis, así como aqueles grupos de alto risco con reaccións cutáneas de 10 mm ou máis. Vexa en inglés na Wikipedia clasification of tuberculin reaction.
Hai varios tipos de tratamento dispoñíbeis, a criterio médico.
- Contactos próximos
Contactos próximos son aqueles que conviven na mesma habitación ou outros ambientes pechados. Aqueles con riscos maiores son os meniños con idade inferior a 4 anos, persoas inmunodeprimidas e outros que poidan desenvolver a TB logo dunha infección. Contactos próximos que teñan tido unha reacción negativa ao test de tuberculina (menos de 5 mm) deben ser novamente testados 10 a 12 semanas despois da súa última exposición á TB. O tratamento da tuberculose latente pode ser interrompido a criterio médico.
- Nenos e adolescentes
Os rapaces con menos de 4 anos de idade teñen gran risco de progresión dunha infección para a doenza e de desenvolveren formas de TB potencialmente fatais. Estes contactos próximos normalmente deben recibir tratamento para tuberculose latente mesmo cando nin os test de tuberculina ou os raios X do tórax suxiran tuberculose.
Un segundo test de tuberculina normalmente é feito de 10 a 12 semanas despois da última exposición á TB infecciosa, para que se decida se o tratamento será interrompido ou non.
Tratamento de tuberculose activa
[editar | editar a fonte]Os tratamentos máis recentes para a tuberculose activa inclúen unha combinación de drogas, ás veces nun total de catro, que son reducidas despois de certo tempo, a criterio médico. E por que varias drogas e non unha só? Porque se for usada só unha, todas as bacterias sensíbeis á droga morren, e, tres meses despois, o paciente sufrirá a reinfección de bacterias que conseguiron resistir á primeira droga. Algúns medicamentos matan a bacteria, outros chegan ás bacterias infiltradas nas células, e outros, aínda, impiden a súa multiplicación. Resáltese que o tratamento debe seguir unha continuidade con acompañamento médico, e non suspendido polo paciente despois dunha simple mellora. Con isto evítase que cepas da bacteria máis resistentes sobrevivan no organismo, e retornen posteriormente cunha infección máis difícil de curar.
Prevención
[editar | editar a fonte]A inmunización con vacina BCG dá entre 50% a 80% de resistencia á doenza. En áreas tropicais onde a incidencia de micobacterias atípicas é elevada (a exposición a algunhas "mycobactería" non transmisoras de tuberculose dá algunha protección contra a TB), a eficacia da BCG é ben menor.
Vacinas
[editar | editar a fonte]A única vacina dispoñible actualmente (2011) é a BCG (bacilo de Calmette–Guérin), que, aínda que é efectiva contra a enfermidade diseminada na nenez, confire pouca protección contra a tuberculose pulmonar.[1] Non obstante, é a vacina máis usada en todo o mundo, e máis do 90% de todos os nenos foron vacinados[2]. A inmunidade que induce decrece despois de pasados uns dez anos.[2] En países nos que o risco de tuberculose é baixo, a vacina só se administra ás persoas con maior risco de contraela.[3][4][5] Un dos argumentos en contra dunha vacinación masiva, é que esta fai que a proba da tuberculina dea positivo, o que a fai pouco útil como medio de diagnóstico.[5] Estanse a desenvolver varias vacinas novas.[2]
Saúde pública
[editar | editar a fonte]A Organización Mundial da Saúde declarou en 1993 que a tuberculose era unha "emerxencia de saúde global",[2] e en 2006, o Stop TB Partnership desenvolveu un "Plan Global para Parar a Tuberculose" co obxectivo de salvar 14 millóns de vidas ata 2015.[6] Varios dos obxectivos marcados é posible que non se consigan en 2015, principalmente debido ao incremento de casos de tuberculose asociados co VIH e a emerxencia de cepas de bacterias da tuberculose resistentes a múltiples fármacos.[2]
Historia
[editar | editar a fonte]Pola variedade dos seus síntomas, a tuberculose non foi identificada como unha única doenza ata a segunda década do século XIX, e non recibiu o nome de tuberculose ata ser bautizada en 1839 por X.L. Schoenlein. Algunhas formas da doenza probabelmente eran coñecidas deste a Grecia antiga, se non antes, considerándose que a doenza se orixinou a partir do primeiro gado domesticado (no cal tamén se orixinou a varíola humana).
O bacilo causante da doenza, Mycobacterium tuberculosis foi descrito en 24 de marzo de 1882 por Robert Koch. El recibiu en 1905 o Premio Nobel de Medicina pola súa descuberta. Koch non consideraba que as tuberculoses bovina e humana fosen similares, o que impediu o recoñecemento do leite infectado como fonte da doenza. Máis tarde, esta fonte foi eliminada grazas á pasteurización. Koch presentou un extracto de glicerina co bacilo da tuberculose como un "remedio" para a doenza en 1890, chamándoo tuberculina. O extracto non tivo eficacia, porén, foi máis tarde adaptado por von Pirquet para crear un test para tuberculose presintomática.
O primeiro éxito xenuíno de vacinación contra a tuberculose foi desenvolvido a partir de liñaxes atenuadas da tuberculose bovina: a vacina creada por Albert Calmette e Camille Guerin en 1906 e coñecida como vacina BCG (Bacilo de Calmette e Guerin). Foi usada pola primeira vez en humanos o 18 de xullo de 1921 en Francia.
A tuberculose causou enorme preocupación pública no século XIX e no inicio do século XX, como doenza endémica entre as clases pobres das cidades. Na Inglaterra de 1815, unha entre catro mortes eran debido á tise pulmonar; cara 1918, unha de entre seis mortes en Francia aínda era causada pola TB. Despois de ter ficado claro, por volta de 1880, que a doenza era contaxiosa, a tuberculose converteuse nunha doenza de notificación obrigatoria na Gran Bretaña; foron feitas campañas para que non se escarrase en locais públicos, e as persoas coa infección eran "encoraxadas" a iren a sanatorios que chegaban a lembrar prisións. A pesar dos "beneficios" do ar fresco e do traballo apregoados nos sanatorios, o 75% dos que neles entraban morrían nun prazo de 5 anos (datos de 1908).
A preocupación coa diseminación foi tanta nalgúns países, como os EUA, que chegou a xurdir un movemento contrario a que se esgarrase en público, excepto en lugares con esgarradeiras.
En Europa, as mortes por TB caíron de 500 por 100 000 persoas en 1850 a 50 en 100 000 por volta de 1950. Melloras na saúde pública xa viñan reducindo a incidencia de tuberculose mesmo antes do xurdimento dos antibióticos, a pesar da importancia da doenza aínda ser grande cando o chamado Medical Research Council da Gran Bretaña lanzou seus primeiros proxectos para a doenza en 1913.
Só despois de 1946, co desenvolvemento do antibiótico estreptomicina o tratamento, e non só a prevención, se tornaron posíbeis. Antes diso, só a intervención cirúrxica era posíbel como tratamento (alén dos sanatorios), incluíndo a técnica do pneumotórax: provocar o colapso dun pulmón infectado para deixalo "descansar" e permitir a cicatrización das lesións, técnica moi habitual mais pouco benéfica, e que foi abandonada a partir de 1946.
As esperanzas de que a doenza puidese ser completamente eliminada foron frustradas polo xurdimento de cepas de bacilos resistentes aos antibióticos nos anos 80. Por exemplo, os casos de TB no Reino Unido, uns 50 000 en 1955, caeron a preto de 5.500 en 1987, mais en 2001 había máis de 7.000 casos confirmados. Por conta da eliminación de instalacións de tratamento públicas en Nova York nos anos 70, houbo unha resurxencia da doenza nos anos 80. O número daqueles que interrompen seu tratamento é moi alto. Nova York tivo que lidar con máis de 20 000 pacientes con moitas cepas resistentes a moitas das drogas normalmente usadas. O rexurdimento da tuberculose resultou na declaración dunha emerxencia médica global pola Organización Mundial da Saúde (OMS) en 1993.
En 2003, uns investigadores crearon accidentalmente, en laboratorio, unha cepa máis letal e de reprodución máis rápida de bacterias da tuberculose[Cómpre referencia].
O día 24 de marzo celébrase o Día Mundial da Tuberculose, conmemorando que tal día de 1882 foi identificada a bacteria causante da enfermidade [7] [8].
A tuberculose en Galicia
[editar | editar a fonte]Segundo datos da Consellería de Sanidade publicados en 2024,[9] o número de casos na Comunidade no ano 2022 foi de 308 enfermos (o que representa un descenso do 84% respecto ós 1936 casos rexistrados en 1996, cando se implantou o Programa galego de Prevención e Control da Tuberculose). Obsérvase unha prevalencia algo maior en homes (58,1%) que en mulleres, cunha maior incidencia no grupo de idade por riba dos 74 anos. Tamén se fai constar que o 76,3% dos enfermos presentaban un ou máis factores de risco asociados, entre os que destaca o tabaquismo.
A tuberculose na arte e na literatura
[editar | editar a fonte]A tuberculose influenciou algúns artistas do movemento literario coñecido como Romanticismo, como Lord Byron (na Inglaterra). A aparencia pálida, "asombrada" dos que sufrían de tuberculose é vista como influencia nos traballos de Edgar Allan Poe e nas historias sobre vampiros. Nun período recente, esta estética foi revivida pola subcultura "gótica".
Mimi, a heroína da ópera de Puccini, La Bohème, sofre de tuberculose (un tema transportado para a moderna adaptación para o cinema Moulin Rouge!) - o mesmo acontece con Violeta, de "La Traviata" de Verdi, inspirada na obra de Alexandre Dunhas, fillo, "A Dama das Camelias".
Na novela da escritora norteamericana Sylvia Plath The Bell Jar, o protagonista Buddy Willard sofre de tuberculose.
A Montaña Máxica de Thomas Mann, relata unha visita dun rapaz, Hans Castorp, a un sanatorio en Davos na Suíza, onde está un primo seu. No sanatorio, Hans descobre estar tamén coa doenza e prolongará aí a súa estadía.
Notas
[editar | editar a fonte]- ↑ McShane, H (12 de outubro de 2011). "Tuberculosis vaccines: beyond bacille Calmette–Guérin". Philosophical transactions of the Royal Society of London. Series B, Biological sciences 366 (1579): 2782–9. PMC 3146779. PMID 21893541. doi:10.1098/rstb.2011.0097.
- ↑ 2,0 2,1 2,2 2,3 2,4 Lawn, SD; Zumla, AI (2 de xullo de 2011). "Tuberculosis". Lancet 378 (9785): 57–72. doi:10.1016/S0140-6736(10)62173-3. PMID 21420161
- ↑ "Vaccine and Immunizations: TB Vaccine (BCG)". Centers for Disease Control and Prevention. 2011. Consultado o 25 outubro de 2013.
- ↑ "BCG Vaccine Usage in Canada - Current and Historical". Public Health Agency of Canada. 2010. Arquivado dende o orixinal o 30 de marzo de 2012. Consultado o 25 outubro 2013.
- ↑ 5,0 5,1 Teo, SS; Shingadia, DV (2006 Jun). "Does BCG have a role in tuberculosis control and prevention in the United Kingdom?". Archives of Disease in Childhood 91 (6): 529–31. PMC 2082765. PMID 16714729. doi:10.1136/adc.2005.085043.
- ↑ "The Global Plan to Stop TB". World Health Organization. 2011. Consultado o 25 outubro 2013.
- ↑ "Historia del Día Mundial de la Tuberculosis" (en castelán). Consultado o 11.05.2024.
- ↑ "Campañas mundiales de salud pública de la OMS. Día Mundial de la Tuberculosis" (en castelán). Consultado o 11.05.2024.
- ↑ La Voz de Galicia, 25.03.2024, px. 22.
Véxase tamén
[editar | editar a fonte]| Wikimedia Commons ten máis contidos multimedia na categoría: Tuberculose |
| Vexa a entrada do Galizionario acerca de tuberculose |
Bibliografía
[editar | editar a fonte]- Core Curriculum on Tuberculosis: What the Clinician Should Know. Division of Tuberculosis Elimination, EUA. 2000. ISBN. Consultado o agosto de 2003).
- Joint Tuberculosis Committee of the British Thoracic Society (2000). Control and prevention of tuberculosis in the United Kingdon: Code of Practice 2000. Thorax. ISBN 55:887-901.
- Chan ED, Iseman MD (2002). Current medical treatment for tuberculosis. British Medical Journal. ISBN 325:1282-6.
Outros artigos
[editar | editar a fonte]- Meninxite
- BCG
- Mycobacterium bovis, causadora de tuberculose no gado
Ligazóns externas
[editar | editar a fonte]- Referencias
- Treatment of Tuberculosis 2003 ATS/CDC/IDSA American Thoracic Society CDC Infectious Diseases Society of America, Formato PDF, en inglés
- Targeted Tuberculin Testing and Treatment of Latent Tuberculosis Infection 2000 ATS/CDC (formato PDF, en inglés) (Atualizacións (updates) 2001-2003)
- European Centre for Disease Prevention and Control: Annual Epidemiological Report 2011. Reporting on 2009 surveillance data and 2010 epidemic intelligence data. Stockholm 2011, 33-38.
- Organizacións
- Organización Mundial de Saúde - Tuberculose Arquivado 17 de novembro de 2004 en Wayback Machine. páxina da OMS, presentando estratexias e acións, monitoramento e avaliación da doenza no mundo (en inglés)
- The Stop TB Partnership Organización Internacional. (site en inglés)
- Ministerio da Saúde de Portugal
- Ministerio da Saúde do Brasil
- Rede Brasileira de Investigación e Combate á Tuberculose Actividades da rede, dados estatísticos, prevención, tratamento, estudos clínicos etc.
- Tuberculose - www.brasilescola.com/doencas/tuberculose.htm Informacións xerais, síntomas, prevención e tratamento.
- Memoria da Tuberculose no sitio da Fundación Oswaldo Cruz. Biografía de médicos que combateron a doenza no Brasil.
- Imaxes adicionais de raios X
- Atlas de Radiografías do Tórax (chest X-ray Atlas) - Doenzas selecionadas|Tuberculose en raios-x (imaxes mostrando cavidades, infiltracións, marcas, efusión pleural, nódulos intersticiais de TB miliar) - da Loyola University, Chicago Stritch School of Medicine ©
- eMedicine Radiology © - imaxes de raios-x, tomografías, e resonancia magnética de varios casos de TB:
- Pulmón; Tuberculose Primaria (primary tuberculosis) - opacidade focal, consolidación, efusión pleural, linfoadenopatía, cavidade, nódulo.
- Pulmón con tuberculose post-primaria
- Pulmón con infección por mycobacterias non-tuberculose - cavidade, perda de volume, fibrose, nódulo, broncoestasia, linfadenopatia
- Tuberculose CNS
- Tuberculose gastrointestinal - linfadenopatia, dilación
- Tuberculose no tracto Xenitourinario - calcificación, granuloma, cavitación, edema, ulcerazón, absceso


