Linfocito T regulador
Os linfocitos T reguladores ou células T reguladoras (células Tregs ou Treg), anteriormente coñecidas como linfocitos T supresores ou células T supresoras, son unha subpoboación de células T que modulan o funcionamento do sistema inmunitario, manteñen a tolerancia aos autoantíxenos e impiden as doenzas autoinmunes. As Tregs teñen funcións inmunosupresoras e xeralmete suprimen e regulan á baixa a indución e proliferación das células T efectoras.[1] As Tregs expresan os biomarcadores CD4, FOXP3 e CD25 e pénsase que derivan da mesma liñaxe celular que as células CD4 virxes.[2] Como as células T efectoras tamén expresan o CD4 e o CD25, as Tregs son moi difíciles de distinguir das células CD4+ efectoras, o que fai difícil o seu estudo. Investigacións recentes atoparon que a citocina TGFβ é esencial para que as Tregs se diferencien a partir das células CD4+ virxes e é importante para manter a homeostase das células Treg.[3]
O estudo destas células usando ratos como organismo modelo levou a suxerir que a modulación das células Tregs podería servir para tratar enfermidades autoinmunes e o cancro e podería facilitar o transplante de órganos[4] e a curación de feridas.[5] As súas implicacións no caso do cancro son complicadas. As Tregs tenden a estar reguladas á alza en individuos con cancro e parecen ser recrutadas cara ao lugar de moitos tumores. Estudos feitos en modelos animais e en humanos parecen sinalar que o alto número de Tregs no microambiente do tumor é indicativo dun peor prognóstico, e pénsase que as Tregs suprimen a inmunidade do tumor, polo que alteran a capacidade innata do corpo de controlar o crecemento das células cancerosas.[6] En investigacións recentes en inmunoterapia estase estudando como podería utilizarse a regulación das células T no tratamento do cancro.[7]
Poboacións[editar | editar a fonte]
As células T reguladoras son un compoñente do sistema inmunitario que suprime as respostas inmunes doutras células. Isto é un importante modo de autocontrol ou "autoexame" do noso sistema inmunitario para previr reaccións excesivas. As células T reguladoras aparecen en múltiples formas, as mellor comprendidas das cales son as que expresan as moléculas de superficie CD4, CD25 e FOXP3 (chamadas células T reguladoras CD4+CD25+). Estas "Tregs" son diferentes das células T axudantes ou colaboradoras.[8] Outro subconxunto de células T reguladoras son as células Treg17.[9] As células T reguladoras están implicadas no apagado da resposta inmune despois de que eliminou con éxito os organismos invasores e tamén en previr a autoinmunidade.[10]
As células T CD4+ Foxp3+ CD25(alto) foron denominadas células T reguladoras "que se presentan naturalmente" ("naturally occurring")[11] para distinguilas das poboacións de células T "supresoras" que se xeran in vitro. Outras poboacións de células T reguladoras son as Tr1, as Th3, as CD8+CD28-, e as células T restrinxidas a Qa-1. A contribución destas poboacións á autotolerancia e á homeostase inmune está menos definida. A molécula Foxp3 pode ser utilizada como un bo marcador para as células T CD4+CD25+ de rato, aínda que estudos recentes mostraron tamén probas de expresión de Foxp3 en células T CD4+CD25-. Pero en humanos Foxp3 tamén se expresa en células T convencionais acabadas de activar e así non identifica especificamente as células Treg humanas.[12]
Desenvolvemento[editar | editar a fonte]
Todas as células T derivan de células proxenitoras da medula ósea, que quedan encamiñadas a transformarse nesa liñaxe no timo. Todas as células empezan como células CD4-CD8-TCR- no estadio DN (dobre negativo), no cal cada unha destas células remodela os xenes do seu receptor de célula T para formar unha molécula funcional única. Estas células comproban despois esta molécula con outras células do córtex do timo para ver que teña un nivel mínimo de interacción con MHC propio. Se reciben estes sinais, proliferan e expresan tanto CD4 coma CD8, converténdose en células dobre positivas. A selección das Tregs ocorre en células que expresan o MHC de clase II derivadas hematopoeticamente radiorresistentes da medula ou corpúsculos de Hassal do timo. Cando están no estadio DP (dobre positivo), son seleccionadas pola súa interacción coas células dentro do timo, empezan a transcrición de Foxp3, e transfórmanse en células Treg, aínda que pode que non empecen a expresar Foxp3 ata o estadio dun só positivo (single-positive), momento no cal son Tregs funcionais. A expresión do TCR das Tregs non está tan limitada en diversidade coma nas células NKT ou nas γδ ; as Tregs teñen unha maior diversidade de TCR que as células T efectoras, nesgada cara a autopéptidos.
O proceso de selección das Treg está determinado pola afinidade da interacción co complexo autopéptido-MHC. A selección para converterse en Treg é un proceso que debe estar “no seu punto xusto”, é dicir, non debe ser demasiado alto nin demasiado baixo, senón o xusto;[13] unha célula que reciba sinais moi fortes sufrirá unha morte apoptótica; unha célula que reciba un sinal feble sobrevivirá e converterase nunha célula efectora. Se unha célula T recibe un sinal intermedio, entón é cando se converte en célula reguladora. Debido á natureza estocástica do proceso de activación das células T, todas as poboacións de células T cun determinado TCR acabarán sendo unha mestura de T efectoras e Treg, e as súas proporcións relativas están determinadas polas afinidades da célula T polo autopéptido-MHC. Incluso en modelos de ratos con células transxénicas para o TCR seleccionadas nun estroma que segrega un antíxeno específico, a eliminación ou conversión non é completa.
A xeración de Treg Foxp3+ no timo tarda varios días máis comparada coa das células T efectoras (Teff) e non alcanza os niveis adultos nin no timo nin na periferia ata unhas tres semanas despois do parto. As células Treg requiren a coestimulación de CD28, mentres que a expresión do marcador B7.2 está en gran medida restrinxida á medula, e o seu desenvolvemento parece ir en paralelo ao desenvolvemento de células Foxp3+. Suxeriuse que ambos os procesos están ligados, pero polo momento non se atopou unha ligazón definitiva entre eles. O TGF-β non é necesario para o funcionalidade das Treg, no timo, xa que as Tregs tímicas de ratos TGFβRII-DN insensibles a TGF-β son funcionais.
Recirculación tímica[editar | editar a fonte]
Observouse que algunhas células Treg Foxp3+ recirculan de volta ao timo, onde anteriormente se producira o seu desenvolvemento. Estas Tregs estaban presentes principalmente na medula do timo, que é o sitio principal de diferenciación das células Treg.[14] A presenza destas células no timo ou a adición a un cultivo de tecido tímico fetal suprime o desenvolvemento de novas células Treg nun 34-60%,[15] pero as células T convencionais non son afectadas. Isto significa que as Treg recirculantes que van ao timo inhiben concretamente o desenvolvemento de novo de células Treg. Os mecanismos moleculares deste proceso funcionan debido á capacidade das Tregs de adsorber IL-2 procedente do seu microambiente, e así poden inducir a apoptose doutras células que necesitan IL-2 como principal factor de crecemento.[16] As células Treg recirculantes no timo expresan unha gran cantidade de cadea α do receptor de alta afinidade (CD25) de IL-2 codificada polo xene Il2ra, que capta IL-2 da medula do timo, e así fai diminuír a súa concentración. As células Treg Foxp3+ novas xeradas no timo non teñen un nivel tan grande de expresión de Il2ra.[17] IL-2 é unha citocina necesaria para o desenvolvemento de células Treg no timo. É importante para a proliferación e supervivencia de células T, mais no caso de que haxa deficiencia desta citocina, a IL-15 pode ser a súa substituta. Porén, o desenvolvemento de células Treg depende de IL-2.[18] En humanos, atopáronse poboacións de células Treg CD31 negativas no timo.[19] O CD31 podería utilizarse como marcador de células Treg de nova xeración igual que noutros linfocitos T. As células Treg maduras e periféricas diminuíron a súa expresión.[20] Por tanto, é posible que este mecanismo regulador de células Treg tímicas sexa tamén funcional en humanos.
Probablemente existe tamén unha regulación positiva do desenvolvemento das células Treg tímicas causado polas células Treg recirculantes no timo. Atopouse unha poboación de células CD24 baixo Foxp3+ no timo cunha expresión incrementada de IL-1R2 (Il1r2) comparada coa das células Tregs periféricas.[21][22] A alta concentración de IL-1β causada pola inflamación fai decrecer o desenvolvemento de novo de células Treg no timo.[22] A presenza de células Treg recuirculantes no timo cunha alta expresión de IL1R2 durante as condicións inflamatorias axuda a captar IL1β e reduce a súa concentración no microambiente da medula, e así están axudando ao desenvolvemento de células Treg de novo.[22] Unha alta concentración de IL-1β causada pola inflamación fai decrecer o desenvolvemento de novo de células Treg no timo.[22] A unión de IL-1β a IL1R2 na superficie das células Treg non causa ningunha transdución de sinais porque non está presente o dominio do receptor de interleucina-1 Toll intracelular (TIR), que normalmene está presente en células do sistema inmunitario.[23]
Función[editar | editar a fonte]
O sistema inmunitario ten que poder discriminar entre o propio e o non propio. Cando esta discriminación falla, o sistema inmunitario destrúe células e tecidos do propio corpo e como resultado causa enfermidades autroinmunes. As células T reguladoras suprimen activamente a activación do sistema inmunitario e impiden a autorreactividade patolóxica, é dicir, a enfermidade autoinmune. O papel fundamental das células T reguladoras no sistrema inmunitario ponse en evidencia polas graves síndromes autoinmunes que son o resultado de deficiencias xenéticas nas células T reguladoras (como a síndrome IPEX, explicada máis abaixo).
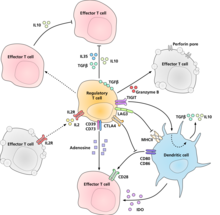
O mecanismo molecular polo cal as células T reguladoras exercen a súa actividade supresora/reguladora non foi definitivemente identificado e está sometido a unha intensa investigación. Os experimentos in vitro deron resultados contraditorios en canto ao requirimento do contacto célula-célula coa célula que vai ser suprimida. Os que seguen representan algúns dos mecanismos propostos para a supresión inmunitaria:
- As células T reguladoras producen diversas citocinas inhibitorias. Estas inclúen o factor de crecemento transformante beta,[24] a interleucina-35,[25] e a interleucina-10.[26] Tamén parece que as células T reguladoras poden inducir que outros tipos de células expresen a interleucina-10.[27]
- As células T reguladoras poden producir granzima B, que á súa vez pode inducir a apoptose de células efectoras. As células T reguladoras de ratos deficientes en granzima B son supresoras menos efectivas da activación das células T efectoras.[28]
- Sinalización invesa por interacción directa con células dendríticas e a indución de indolamina 2,3-dioxixenase inmunosupresora.[29]
- Sinalización por medio de ectoenzimas CD39 e CD73 coa produción de adenosina inmunosupresora.[30][31]
- Por interacción directa con células dendríticas polas proteínas de superficie LAG3 e TIGIT.[32][33]
- Outro mecanismo de control é por medio dun bucle de retroalimentación de IL-2. As células T activadas por antíxenos producen IL-2, a cal despois actúa sobre os receptores de IL-2 das células T reguladoras alertándoas de que está ocorrendo unha alta actividade de células T na rexión, e orixinan unha resposta supresora contra elas. Este é un bucle de retroalimentación negativo que asegura que a non se produza unha sobrerreacción. Se está habendo unha infección, outros factores inflamatorios regulan á baixa a supresión. A distorsión deste bucle leva a unha hiperrreactividade, e a regulación pode modificar a forza da resposta inmune.[34] Unha proposta relacionada que ten que ver coa IL-2 é que as células T reguladoras activadas captan a IL-2 tan avidamente que privan ás células T efectoras da cantidade suficiente desta molécula para evitar a apoptose.[16]
- Un mecanismo principal de supresión por células T reguladoras é por medio da prevención da coestimulación por CD28 de células T efectoras por acción da molécula CTLA-4.[35]
Células T reguladoras inducidas[editar | editar a fonte]
As células T reguladoras inducidas T (iTreg) (CD4+ CD25+ Foxp3+) son células supresoras implicadas na tolerancia. As células iTreg suprimen a proliferación de células T e enfermidades autoinmunes experimentais. Entre estas células están as células Treg17. As células iTreg desenvólvense a partir de células T convencionais CD4+ maduras fóra do timo: unha distinción definitoria entre as células T reguladoras naturais (nTreg) e as células iTreg. Aínda que as células iTreg e as nTreg comparten unha función similar, demostrouse recentemente que as iTreg son "un subconxunto regulador non redundante esencial que suplementa as células nTreg, en parte ao expandir a diversidade de TCR nas respostas reguladoras".[36] A depleción aguda do conxunto de células iTreg en modelos de rato ten como resultado a inflamación e a perda de peso. A contribución das células nTreg fronte ás iTreg no mantemento da tolerancia é descoñecido, pero ambas as dúas son importantes. Observáronse diferenzas epixenéticas entre as células nTreg e as iTreg, na que as primeiras teñen unha expresión máis estable de Foxp3 e unha desmetilación máis ampla.
O ambiente do intestino delgado ten un nivel alto de vitamina A e é o lugar onde se produce ácido retinoico.[37] O ácido retinoico e o TGF-beta producidos por células dendríticas situadas nesa área envían sinais para a produción de células T reguladoras.[37] A vitamina A e o TGF-beta promoven a diferenciación das células T en células T reguladoras en oposición a células Th17, mesmo en presenza de IL-6.[38][39] O ambiente intestinal pode causar a indución de células T reguladoras (iTregs) con TGF-beta e ácido retinoico,[40] algunhas das cales expresan o receptor similar á lectina CD161 e están especializadas en manter a barreira de inegridade ao aceleraren a curación de feridas.[41] As Tregs do tracto gastrointestinal diferéncianse a partir de células T virxes unha vez que se introduce un antíxeno.[42]
Doenzas[editar | editar a fonte]
Unha importante cuestión no campo da inmunoloxía é como se modula a actividade inmnosupresora das células T reguladoras durante o curso dunha resposta inmune en marcha. Aínda que a función inmunosupresora das células T reguladoras impide o desenvolvemento de doenzas autoinmunes, non é desexable durante as respostas inmunes a microorganismos infecciosos. As hipóteses actuais suxiren que, despois do encontro con microorganismos infecciosos, a actividade das células T reguladoras pode ser regulada á baixa, directa ou indirectamente, por outras células para facilitar a eliminación da infección. As evidencias experimentais obtidas con modelos de ratos indican que algúns patóxenos puideron evolucionar para manipular as células T reguladoras para inmunosuprimir o hóspedee así potenciar a súa propia supervivencia. Por exemplo, informouse que a actividade das células T reguladoras increméntase en varios contextos infecciosos, como infeccións retrovirais (o mellor coñecido é a do VIH), infeccións micobacterianas (como a tuberculose), e varias infeccións parasitas incluíndo a de Leishmania e a malaria.
As Tregs desempeñan un importante papel durante a infección VIH/SIDA. Suprimen o sistema inmunitario, limitando así as células diana e reducindo a inflamación, pero isto altera simultaneamente a eliminación do virus pola resposta inmune mediada por células e potencia o reservorio ao empurrar as células T CD4+ a pasar a un estado de repouso, incluíndo células infectadas. Ademais, as Tregs poden ser infectadas polo VIH, incrementando o tamaño do reservorio de VIH directamente. Así, as Tregs están sendo investigadas como dianas na investigación da cura da infección por VIH.[43] Algunhas estratexias de depleción das Treg foron testadas en primates infectados polo SIV e mostraron causar a reactivación viral e a potenciación das respostas de células T CD8+ específicas para o SIV.[44]
As células T reguladoras teñen un importante papel na patoloxía da leishmaníase visceral así como en impedir unha inflamación excesiva en pacientes curados de leishmaníase visceral.
As células T reguladoras CD4+ están a miúdo asociadas con tumores sólidos en humanos e en modelos murinos. O incremento do número das células T reguladoras nos cancros de mama, colorrectal e de ovario está asociado cun peor prognóstico.[45]
As células B CD70+ de linfoma non de Hodgkin inducen a expresión de Foxp3 e a función reguladora en células T CD4+CD25 intratumorais.[46]
Un estudo recente mostrou que a isquemia cerebral pode incrementar as células T reguladoras CD4(+)CD25(+)Foxp3(+) da medula ósea por medio de sinais do sistema nervioso simpático.[47]
Hai algunhas probas de que as Tregs poden ser disfuncionais e orixinar neuroinflamación na esclerose lateral amiotrófica debido a unha expresión máis baixa de Foxp3.[48] A expansión ex vivo de Tregs para usalas seguidamente en transplantes autólogos está a investigarse actualmente despois de obtérense resultados prometedores en ensaios clínicos en fase I.[49]
Ademais, aínda que as células T reguladoras aumentan por expansión policlonal tanto sistemicamente coma localmente durante embarazos sans para protexer o feto da resposta inmune materna (un proceso chamado tolerancia inmunitaria materna), hai evidencias de que esta expansión policlonal está alterada en nais con preeclampsia e nos seus fillos.[50] As investigacións realizadas suxiren que unha produción e desenvolvemento reducidos das células T reguladoras durante a preeclampsia poden degradar a tolerancia inmunitaria materna, conducindo á resposta inmunitaria hiperactiva característica da preeclampsia.[51]
Cancro[editar | editar a fonte]

A maioría dos tumores provocan unha resposta inmne no hóspede na que os mediadores son os antíxenos tumorais, o que distingue o tumor das outras células non cancerosas. Isto causa que aparezan gran cantidade de linfocitos infiltrados no tumor (TILs) no microambiente tumoral.[52] Aínda que non se comprede totalmente, pénsase que estas células cancerosas son as dianas dos linfocitos e, por tanto, estes fan máis lento ou terminan o desenvolvemento do tumor. Porén, este proceso é complicado porque as Tregs parecen dirixirse preferentemente ao microambiente do tumor. Aínda que as Tregs normalmente supoñen só un 4% de todas as células T CD4+, poden supoñer do 20 ao 30% da poboación total de CD4+ arredor do microambiente do tumor.[53]
Aínda que inicialmente se pensaba que uns altos niveis de TILs eran importantes para determinar unha resposta inmune contra o cancro, agora recoñécse amplamente que a proporción de Tregs respecto de T efectoras no microambiente do tumor é un factor determinante no éxito da resposta inmune contra o cancro. Uns altos niveis de Tregs no microambiente do tumor están asociados cun peor prognóstico en moitos cancros,[54] como os de ovario, mama, renal, e pancreático.[53] Isto indica que as Tregs suprimen as células T efectoras e dificultan a resposta inmunitaria do corpo contra o cancro. Porén, nalguns tipos de cancro a realidade é a contraria, e neles uns altos niveis de Tregs están asociados cunha prognose positiva. Esta tendencia vese en cancros como o carcinoma colorrectal e linfoma folicular. Isto podería deberse á capacidade das Treg de suprimir a inflamación xeral que se sabe desencadea a proliferación celular e a metástase.[53] Estes efectos opostos indican que o papel dos Treg no desenvolvemento do cancro é moi dependente do tipo e da localización do tumor.
Aínda que polo momento non se comprende por completo como as Tregs son dirixidas preferencialmente ao microambiente do tumor, a quimiotaxe é probbablemente causada pola produción de quimiocinas polo tumor. A infiltración de Treg no microambiente do tumor é facilitada pola unión do receptor de quimiocinas CCR4, que se expresa nas Tregs, ao seu ligando CCL22, que é segregado por moitos tipos de células tumorais.[55] A expansión das Treg no sitio do tumor podería explicar tamén o incremento dos niveis de Tregs. A citocina, TGF-β, que producen comunmente as células tumorais, sábese que induce a diferenciación e expansión das Tregs.[55]
En xeral, a inmunosupresión do microambiente tumoral contribuíu en gran medida ao fracaso de moitos tratamentos de inmunoterapia de moitos cancros. A depleción das Tregs en modelos animais mostrou un incremento da eficacia dos tratamenteos de inmunoterapia, e, por tanto, moitos tratamentos de inmunoterapia están agora incorporando a depleción das Treg.[2]
Caracterización molecular[editar | editar a fonte]
Igual que outras células T, as células T reguladoras desenvólvense no timo. As últimas investigacións suxiren que as células T reguladoras se definen pola expresión dos factores de transcrición da familia forkhead Foxp3 (do inglés forkhead box p3). Cómpre a expresión de Foxp3 para o desenvolvemento das células T reguladoras e parece controlar un programa xenético que especifica este destino da célula.[56] A gran maioría de células T reguladoras que expresan Foxp3 encóntranse dentro da poboación que expresa CD4 (CD4+) restrinxidas ao complexo maior de histocompatibilidade (MHC) de clase II e expresan altos niveis da cadea alfa do receptor da interleucina-2 (CD25). Ademais das células CD4+ CD25+ que expresan Foxp3, parece haber unha poboación menor de células T reguladoras CD8+ que expresan Foxp3 restrinxidas ao MHC de clase I. Estas células CD8+ que expresa Foxp3 non parecen ser funcionais en individuos sans, pero son inducidas en estados de enfermidades autoinmnes pola estimulación do receptor de células T para suprimir as respostas inmunes mediadas por IL-17.[57] A diferenza das células T convencionais, as células T reguladoras non producen IL-2 e son, por tanto, anérxicas de entrada.
En investigación empréganse outros métodos para identificar e monitorizar as Treg. Orixinalmente, usábase unha alta expresión dos marcadores de superficie CD25 e CD4 (células CD4+CD25+). Isto é problemático xa que o CD25 tamén se expresa en células T non reguladoras no marco da activación inmune, como ocorre durante a resposta inmune a un patóxeno. Definidas pola expresión de CD4 e CD25, as células T reguladoras comprenden dun 5 a un 10% da subpoboación de células T CD4+ maduras en ratos e humanos, mentres que no sangue completo chégase ao 1–2% de Treg. Facer adicionalmenre a medida da expresión celular da proteína Foxp3 permite unha análise máis específica das células Treg (células CD4+CD25+Foxp3+). Porén, a Foxp3 tamén se expresa transitoriamente en células T efectoras humanas activadas, o que complica facer unha análise correcta das Treg usando CD4, CD25 e Foxp3 como marcadores en humanos. Por tanto, algúns grupos de investigación usan outro marcador, a ausencia ou baixo nivel de expresión da proteína de superficie CD127 en combinación coa presenza de CD4 e CD25. Describíronse varios marcadores adicionais, por exemplo, uns altos niveis de CTLA-4 (molécula asociada ao linfocito T citotóxico-4) e GITR (receptor de TNF inducido por glicocorticoides) exprésanse tamén en células T reguladoras, pero a importancia funcional desta expresión aínda está sen difinir. Hai un grande interese en marcadores de superficie que identifican células que se expresan única e especificamente en todas as células reguladoras que expresan Foxp3. Porén, ata agora non se identificaron tales moléculas.
Ademais da busca de novos marcadores proteicos, describiuse tamén un método diferente para analizar e monitorizar as células Treg que é máis preciso. Este método está baseado na análise da metilación do ADN. Baséase en que soamente nas células Treg e en ningún outro tipo celular, incluíndo as células T efectoras activadas, unha determinada rexión dentro do xene Foxp3 (a TSDR, rexión desmetilada específica das Treg) está desmetilada, o cal permite monitorizar as células Treg por medio dunha PCR ou outros métodos de análise do ADN.[58] A interacción entre as células Th17 e as células T reguladoras é importante en moitas doenzas como as enfermidades respiratorias.[59]
Probas recentes suxiren que os mastocitos poden ser importantes mediadores da tolerancia periférica dependente de células Treg.[60]
Epítopos[editar | editar a fonte]
Os epítopos das células T reguladoras ('Tregitopes') descubríronse en 2008 e constan de secuencias lineares de aminoácidos contidos en anticorpos monoclonais e inmunoglobulinas G (IgG). Desde o seu descubrimento as evidencias indican que os Tregitopes poden ser fundamentais para a activación de células T reguladoras naturais.[61][62][63]
Hipotetizáronse varias aplicacións posibles dos epítopos de células T reguladoras, que son: tolerización a transplantes, medicamentos proteicos, terapias de transferencia de sangue e tratamento da diabetes tipo I, así como a redución da resposta inmune para o tratamento de alerxias.[64][65][66][67][68][69][63]
Deficiencia xenética[editar | editar a fonte]
Identificáronse mutacións xenéticas no xene que codifica Foxp3 en humanos e ratos baseándose nas doenzas hereditarias causadas por estas mutacións. Estas doenzas proporcionan a proba máis salientable de que as células T reguladoras xogan un papel fundamental en manter o funcionamento normal do sistema inmunitario. As persoas con mutacións en Foxp3 padecen un trastorno autoinmune grave e rapidamente mortal coñecido como síndrome de Inmunodesregulación, Poliendocrinopatía, Enteropatía ligada ao X (IPEX).[70][71]
A síndrome IPEX csaracterízase polo desenvolvemento dunha autoinmunidade sistémica esmagadora no primeiro ano de vida, tendo como resultado a comunmente observada tríade de diarrea acuosa, dermatite eccematosa e endocrinopatía típica da diabetes mellitus insulinodependente. A maioría dos individuos teñen outros trastornos inmunes como anemia hemolítica Coombs positiva, trombocitopenia autoinmune, neutropenia autoinmune e nefropatía tubular. A maioría dos machos afectados morren no primeiro ano de vida por desarranxos metabólicos ou sepse. Unha enfermidade análoga tamén se observa no rato mutante espontáneo para Foxp3 coñecida como "escamosa" ("scurfy").
Notas[editar | editar a fonte]
- ↑ Bettelli E, Carrier Y, Gao W, Korn T, Strom TB, Oukka M, Weiner HL, Kuchroo VK (May 2006). "Reciprocal developmental pathways for the generation of pathogenic effector TH17 and regulatory T cells". Nature 441 (7090): 235–8. Bibcode:2006Natur.441..235B. PMID 16648838. doi:10.1038/nature04753.
- ↑ 2,0 2,1 Curiel TJ (May 2007). "Tregs and rethinking cancer immunotherapy". The Journal of Clinical Investigation 117 (5): 1167–74. PMC 1857250. PMID 17476346. doi:10.1172/JCI31202.
- ↑ Chen W (August 2011). "Tregs in immunotherapy: opportunities and challenges". Immunotherapy 3 (8): 911–4. PMID 21843075. doi:10.2217/imt.11.79.
- ↑ Miyara M, Gorochov G, Ehrenstein M, Musset L, Sakaguchi S, Amoura Z (October 2011). "Human FoxP3+ regulatory T cells in systemic autoimmune diseases". Autoimmunity Reviews 10 (12): 744–55. PMID 21621000. doi:10.1016/j.autrev.2011.05.004.
- ↑ Nosbaum A, Prevel N, Truong HA, Mehta P, Ettinger M, Scharschmidt TC, Ali NH, Pauli ML, Abbas AK, Rosenblum MD (Mar 2016). "Cutting Edge: Regulatory T Cells Facilitate Cutaneous Wound Healing.". J Immunol 196 (5): 2010–4. PMC 4761457. PMID 26826250. doi:10.4049/jimmunol.1502139.
- ↑ Adeegbe DO, Nishikawa H (2013). "Natural and induced T regulatory cells in cancer". Frontiers in Immunology 4: 190. PMC 3708155. PMID 23874336. doi:10.3389/fimmu.2013.00190.
- ↑ Curiel TJ (April 2008). "Regulatory T cells and treatment of cancer". Current Opinion in Immunology 20 (2): 241–6. PMC 3319305. PMID 18508251. doi:10.1016/j.coi.2008.04.008.
- ↑ Hori S, Nomura T, Sakaguchi S (February 2003). "Control of regulatory T cell development by the transcription factor Foxp3". Science 299 (5609): 1057–61. Bibcode:2003Sci...299.1057H. PMID 12522256. doi:10.1126/science.1079490.
- ↑ Singh B, Schwartz JA, Sandrock C, Bellemore SM, Nikoopour E (November 2013). "Modulation of autoimmune diseases by interleukin (IL)-17 producing regulatory T helper (Th17) cells". The Indian Journal of Medical Research 138 (5): 591–4. PMC 3928692. PMID 24434314.
- ↑ Shevach EM (2000). "Regulatory T cells in autoimmmunity*". Annual Review of Immunology 18: 423–49. PMID 10837065. doi:10.1146/annurev.immunol.18.1.423.
- ↑ Schmetterer, Klaus G.; Neunkirchner, Alina; Pickl, Winfried F. (June 2012). "Naturally occurring regulatory T cells: markers, mechanisms, and manipulation". The FASEB Journal 26 (6): 2253–2276. PMID 22362896. doi:10.1096/fj.11-193672.
- ↑ Sakaguchi S (2004). "Naturally arising CD4+ regulatory t cells for immunologic self-tolerance and negative control of immune responses". Annual Review of Immunology 22: 531–62. PMID 15032588. doi:10.1146/annurev.immunol.21.120601.141122.
- ↑ Li M (August 2016). "T Cell Receptor Signaling in the Control of Regulatory T Cell Differentiation and Function". Nature Reviews Immunology 16 (4): 220–233. PMC 4968889. PMID 27026074. doi:10.1038/nri.2016.26.
- ↑ Thiault, Nicolas; Darrigues, Julie; Adoue, Véronique; Gros, Marine; Binet, Bénédicte; Perals, Corine; Leobon, Bertrand; Fazilleau, Nicolas; Joffre, Olivier P; Robey, Ellen A; van Meerwijk, Joost P M; Romagnoli, Paola (4 May 2015). "Peripheral regulatory T lymphocytes recirculating to the thymus suppress the development of their precursors". Nature Immunology 16 (6): 628–634. PMID 25939024. doi:10.1038/ni.3150.
- ↑ Thiault, Nicolas; Darrigues, Julie; Adoue, Véronique; Gros, Marine; Binet, Bénédicte; Perals, Corine; Leobon, Bertrand; Fazilleau, Nicolas; Joffre, Olivier P; Robey, Ellen A; van Meerwijk, Joost P M; Romagnoli, Paola (4 May 2015). "Peripheral regulatory T lymphocytes recirculating to the thymus suppress the development of their precursors". Nature Immunology 16 (6): 628–634. PMID 25939024. doi:10.1038/ni.3150.
- ↑ 16,0 16,1 Pandiyan, Pushpa; Zheng, Lixin; Ishihara, Satoru; Reed, Jennifer; Lenardo, Michael J (4 November 2007). "CD4+CD25+Foxp3+ regulatory T cells induce cytokine deprivation–mediated apoptosis of effector CD4+ T cells". Nature Immunology 8 (12): 1353–1362. PMID 17982458. doi:10.1038/ni1536.
- ↑ Thiault, Nicolas; Darrigues, Julie; Adoue, Véronique; Gros, Marine; Binet, Bénédicte; Perals, Corine; Leobon, Bertrand; Fazilleau, Nicolas; Joffre, Olivier P; Robey, Ellen A; van Meerwijk, Joost P M; Romagnoli, Paola (4 May 2015). "Peripheral regulatory T lymphocytes recirculating to the thymus suppress the development of their precursors". Nature Immunology 16 (6): 628–634. PMID 25939024. doi:10.1038/ni.3150.
- ↑ Cheng, Guoyan; Yu, Aixin; Malek, Thomas R. (May 2011). "T-cell tolerance and the multi-functional role of IL-2R signaling in T-regulatory cells". Immunological Reviews 241 (1): 63–76. PMC 3101713. PMID 21488890. doi:10.1111/j.1600-065X.2011.01004.x.
- ↑ Thiault, Nicolas; Darrigues, Julie; Adoue, Véronique; Gros, Marine; Binet, Bénédicte; Perals, Corine; Leobon, Bertrand; Fazilleau, Nicolas; Joffre, Olivier P; Robey, Ellen A; van Meerwijk, Joost P M; Romagnoli, Paola (4 May 2015). "Peripheral regulatory T lymphocytes recirculating to the thymus suppress the development of their precursors". Nature Immunology 16 (6): 628–634. PMID 25939024. doi:10.1038/ni.3150.
- ↑ Kimmig, Sonja; Przybylski, Grzegorz K.; Schmidt, Christian A.; Laurisch, Katja; Möwes, Beate; Radbruch, Andreas; Thiel, Andreas (18 March 2002). "Two subsets of naive T helper cells with distinct T cell receptor excision circle content in human adult peripheral blood". The Journal of Experimental Medicine 195 (6): 789–794. PMC 2193736. PMID 11901204. doi:10.1084/jem.20011756.
- ↑ Toker, Aras; Engelbert, Dirk; Garg, Garima; Polansky, Julia K.; Floess, Stefan; Miyao, Takahisa; Baron, Udo; Düber, Sandra; Geffers, Robert; Giehr, Pascal; Schallenberg, Sonja; Kretschmer, Karsten; Olek, Sven; Walter, Jörn; Weiss, Siegfried; Hori, Shohei; Hamann, Alf; Huehn, Jochen (1 April 2013). "Active Demethylation of the Foxp3 Locus Leads to the Generation of Stable Regulatory T Cells within the Thymus". The Journal of Immunology 190 (7): 3180–3188. PMID 23420886. doi:10.4049/jimmunol.1203473.
- ↑ 22,0 22,1 22,2 22,3 Nikolouli, Eirini; Elfaki, Yassin; Herppich, Susanne; Schelmbauer, Carsten; Delacher, Michael; Falk, Christine; Mufazalov, Ilgiz A.; Waisman, Ari; Feuerer, Markus; Huehn, Jochen (27 January 2020). "Recirculating IL-1R2+ Tregs fine-tune intrathymic Treg development under inflammatory conditions". Cellular & Molecular Immunology. PMID 31988493. doi:10.1038/s41423-019-0352-8. hdl:10033/622148.
- ↑ Peters, Vanessa A.; Joesting, Jennifer J.; Freund, Gregory G. (2013). "IL-1 receptor 2 (IL-1R2) and its role in immune regulation". Brain, Behavior, and Immunity 32: 1–8. PMC 3610842. PMID 23195532. doi:10.1016/j.bbi.2012.11.006.
- ↑ Read S, Malmström V, Powrie F (July 2000). "Cytotoxic T lymphocyte-associated antigen 4 plays an essential role in the function of CD25(+)CD4(+) regulatory cells that control intestinal inflammation". The Journal of Experimental Medicine 192 (2): 295–302. PMC 2193261. PMID 10899916. doi:10.1084/jem.192.2.295.
- ↑ Collison LW, Workman CJ, Kuo TT, Boyd K, Wang Y, Vignali KM, Cross R, Sehy D, Blumberg RS, Vignali DA (November 2007). "The inhibitory cytokine IL-35 contributes to regulatory T-cell function". Nature 450 (7169): 566–9. Bibcode:2007Natur.450..566C. PMID 18033300. doi:10.1038/nature06306.
- ↑ Annacker O, Asseman C, Read S, Powrie F (June 2003). "Interleukin-10 in the regulation of T cell-induced colitis". Journal of Autoimmunity 20 (4): 277–9. PMID 12791312. doi:10.1016/s0896-8411(03)00045-3.
- ↑ Kearley J, Barker JE, Robinson DS, Lloyd CM (December 2005). "Resolution of airway inflammation and hyperreactivity after in vivo transfer of CD4+CD25+ regulatory T cells is interleukin 10 dependent". The Journal of Experimental Medicine 202 (11): 1539–47. PMC 1350743. PMID 16314435. doi:10.1084/jem.20051166.
- ↑ Gondek DC, Lu LF, Quezada SA, Sakaguchi S, Noelle RJ (February 2005). "Cutting edge: contact-mediated suppression by CD4+CD25+ regulatory cells involves a granzyme B-dependent, perforin-independent mechanism". Journal of Immunology 174 (4): 1783–6. PMID 15699103. doi:10.4049/jimmunol.174.4.1783.
- ↑ Puccetti P, Grohmann U (October 2007). "IDO and regulatory T cells: a role for reverse signalling and non-canonical NF-kappaB activation". Nature Reviews. Immunology 7 (10): 817–23. PMID 17767193. doi:10.1038/nri2163.
- ↑ Borsellino G, Kleinewietfeld M, Di Mitri D, Sternjak A, Diamantini A, Giometto R, Höpner S, Centonze D, Bernardi G, Dell'Acqua ML, Rossini PM, Battistini L, Rötzschke O, Falk K (August 2007). "Expression of ectonucleotidase CD39 by Foxp3+ Treg cells: hydrolysis of extracellular ATP and immune suppression". Blood 110 (4): 1225–32. PMID 17449799. doi:10.1182/blood-2006-12-064527.
- ↑ Kobie JJ, Shah PR, Yang L, Rebhahn JA, Fowell DJ, Mosmann TR (November 2006). "T regulatory and primed uncommitted CD4 T cells express CD73, which suppresses effector CD4 T cells by converting 5'-adenosine monophosphate to adenosine". Journal of Immunology 177 (10): 6780–6. PMID 17082591. doi:10.4049/jimmunol.177.10.6780.
- ↑ Huang CT, Workman CJ, Flies D, Pan X, Marson AL, Zhou G, Hipkiss EL, Ravi S, Kowalski J, Levitsky HI, Powell JD, Pardoll DM, Drake CG, Vignali DA (October 2004). "Role of LAG-3 in regulatory T cells". Immunity 21 (4): 503–13. PMID 15485628. doi:10.1016/j.immuni.2004.08.010.
- ↑ Yu X, Harden K, Gonzalez LC, Francesco M, Chiang E, Irving B, Tom I, Ivelja S, Refino CJ, Clark H, Eaton D, Grogan JL (January 2009). "The surface protein TIGIT suppresses T cell activation by promoting the generation of mature immunoregulatory dendritic cells". Nature Immunology 10 (1): 48–57. PMID 19011627. doi:10.1038/ni.1674.
- ↑ Sakaguchi S, Yamaguchi T, Nomura T, Ono M (May 2008). "Regulatory T cells and immune tolerance". Cell 133 (5): 775–87. PMID 18510923. doi:10.1016/j.cell.2008.05.009.
- ↑ Walker LS, Sansom DM (November 2011). "The emerging role of CTLA4 as a cell-extrinsic regulator of T cell responses". Nature Reviews. Immunology 11 (12): 852–63. PMID 22116087. doi:10.1038/nri3108.
- ↑ Haribhai D, Williams JB, Jia S, Nickerson D, Schmitt EG, Edwards B, Ziegelbauer J, Yassai M, Li SH, Relland LM, Wise PM, Chen A, Zheng YQ, Simpson PM, Gorski J, Salzman NH, Hessner MJ, Chatila TA, Williams CB (July 2011). "A requisite role for induced regulatory T cells in tolerance based on expanding antigen receptor diversity". Immunity 35 (1): 109–22. PMC 3295638. PMID 21723159. doi:10.1016/j.immuni.2011.03.029.
- ↑ 37,0 37,1 Sun CM, Hall JA, Blank RB, Bouladoux N, Oukka M, Mora JR, Belkaid Y (August 2007). "Small intestine lamina propria dendritic cells promote de novo generation of Foxp3 T reg cells via retinoic acid". The Journal of Experimental Medicine 204 (8): 1775–85. PMC 2118682. PMID 17620362. doi:10.1084/jem.20070602.
- ↑ Mucida D, Park Y, Kim G, Turovskaya O, Scott I, Kronenberg M, Cheroutre H (July 2007). "Reciprocal TH17 and regulatory T cell differentiation mediated by retinoic acid". Science 317 (5835): 256–60. Bibcode:2007Sci...317..256M. PMID 17569825. doi:10.1126/science.1145697.
- ↑ Erkelens MN, Mebius RE (March 2017). "Retinoic Acid and Immune Homeostasis: A Balancing Act". Trends in Immunology 38 (3): 168–180. PMID 28094101. doi:10.1016/j.it.2016.12.006.
- ↑ Ziegler SF, Buckner JH (April 2009). "FOXP3 and the regulation of Treg/Th17 differentiation". Microbes and Infection 11 (5): 594–8. PMC 2728495. PMID 19371792. doi:10.1016/j.micinf.2009.04.002.
- ↑ Povoleri, Giovanni A. M.; Nova-Lamperti, Estefania; Scottà, Cristiano; Fanelli, Giorgia; Chen, Yun-Ching; Becker, Pablo D.; Boardman, Dominic; Costantini, Benedetta; Romano, Marco; Pavlidis, Polychronis; McGregor, Reuben; Pantazi, Eirini; Chauss, Daniel; Sun, Hong-Wei; Shih, Han-Yu; Cousins, David J.; Cooper, Nichola; Powell, Nick; Kemper, Claudia; Pirooznia, Mehdi; Laurence, Arian; Kordasti, Shahram; Kazemian, Majid; Lombardi, Giovanna; Afzali, Behdad (5 November 2018). "Human retinoic acid–regulated CD161+ regulatory T cells support wound repair in intestinal mucosa". Nature Immunology 19 (12): 1403–1414. PMC 6474659. PMID 30397350. doi:10.1038/s41590-018-0230-z.
- ↑ Coombes JL, Siddiqui KR, Arancibia-Cárcamo CV, Hall J, Sun CM, Belkaid Y, Powrie F (August 2007). "A functionally specialized population of mucosal CD103+ DCs induces Foxp3+ regulatory T cells via a TGF-beta and retinoic acid-dependent mechanism". The Journal of Experimental Medicine 204 (8): 1757–64. PMC 2118683. PMID 17620361. doi:10.1084/jem.20070590.
- ↑ Kleinman AJ, Sivanandham R, Pandrea I, Chougnet CA, Apetrei C (2018). "Regulatory T Cells As Potential Targets for HIV Cure Research". Frontiers in Immunology 9: 734. PMC 5908895. PMID 29706961. doi:10.3389/fimmu.2018.00734.
- ↑ Sivanandham, Ranjit; Kleinman, Adam J.; Sette, Paola; Brocca-Cofano, Egidio; Kilapandal Venkatraman, Sindhuja Murali; Policicchio, Benjamin B.; He, Tianyu; Xu, Cuiling; Swarthout, Julia (2020-09-15). Silvestri, Guido, ed. "Nonhuman Primate Testing of the Impact of Different Regulatory T Cell Depletion Strategies on Reactivation and Clearance of Latent Simian Immunodeficiency Virus". Journal of Virology (en inglés) 94 (19): e00533–20. ISSN 0022-538X. PMC 7495362. PMID 32669326. doi:10.1128/JVI.00533-20. Arquivado dende o orixinal o 22 de novembro de 2022. Consultado o 22 de novembro de 2022.
- ↑ Dranoff G (December 2005). "The therapeutic implications of intratumoral regulatory T cells". Clinical Cancer Research 11 (23): 8226–9. PMID 16322278. doi:10.1158/1078-0432.CCR-05-2035.
- ↑ Yang ZZ, Novak AJ, Ziesmer SC, Witzig TE, Ansell SM (October 2007). "CD70+ non-Hodgkin lymphoma B cells induce Foxp3 expression and regulatory function in intratumoral CD4+CD25 T cells". Blood 110 (7): 2537–44. PMC 1988926. PMID 17615291. doi:10.1182/blood-2007-03-082578.
- ↑ Wang J, Yu L, Jiang C, Fu X, Liu X, Wang M, Ou C, Cui X, Zhou C, Wang J (January 2015). "Cerebral ischemia increases bone marrow CD4+CD25+FoxP3+ regulatory T cells in mice via signals from sympathetic nervous system". Brain, Behavior, and Immunity 43: 172–83. PMC 4258426. PMID 25110149. doi:10.1016/j.bbi.2014.07.022.
- ↑ Beers, David R.; Zhao, Weihua; Wang, Jinghong; Zhang, Xiujun; Wen, Shixiang; Neal, Dan; Thonhoff, Jason R.; Alsuliman, Abdullah S.; Shpall, Elizabeth J.; Rezvani, Katy; Appel, Stanley H. (9 March 2017). "ALS patients' regulatory T lymphocytes are dysfunctional, and correlate with disease progression rate and severity". JCI Insight 2 (5): e89530. PMC 5333967. PMID 28289705. doi:10.1172/jci.insight.89530.
- ↑ Thonhoff, Jason R.; Beers, David R.; Zhao, Weihua; Pleitez, Milvia; Simpson, Ericka P.; Berry, James D.; Cudkowicz, Merit E.; Appel, Stanley H. (18 May 2018). "Expanded autologous regulatory T-lymphocyte infusions in ALS". Neurology: Neuroimmunology & Neuroinflammation 5 (4): e465. PMC 5961523. PMID 29845093. doi:10.1212/NXI.0000000000000465.
- ↑ Tsuda, Sayaka; Nakashima, Akitoshi; Shima, Tomoko; Saito, Shigeru (2019). "New Paradigm in the Role of Regulatory T Cells During Pregnancy". Frontiers in Immunology (en English) 10. ISSN 1664-3224. doi:10.3389/fimmu.2019.00573.
- ↑ Hu, Mingjing; Eviston, David; Hsu, Peter; Mariño, Eliana; Chidgey, Ann; Santner-Nanan, Brigitte; Wong, Kahlia; Richards, James L.; Yap, Yu Anne; Collier, Fiona; Quinton, Ann (2019-07-10). "Decreased maternal serum acetate and impaired fetal thymic and regulatory T cell development in preeclampsia". Nature Communications (en inglés) 10 (1): 3031. ISSN 2041-1723. doi:10.1038/s41467-019-10703-1.
- ↑ Gooden MJ, de Bock GH, Leffers N, Daemen T, Nijman HW (June 2011). "The prognostic influence of tumour-infiltrating lymphocytes in cancer: a systematic review with meta-analysis". British Journal of Cancer 105 (1): 93–103. PMC 3137407. PMID 21629244. doi:10.1038/bjc.2011.189.
- ↑ 53,0 53,1 53,2 Oleinika K, Nibbs RJ, Graham GJ, Fraser AR (January 2013). "Suppression, subversion and escape: the role of regulatory T cells in cancer progression". Clinical and Experimental Immunology 171 (1): 36–45. PMC 3530093. PMID 23199321. doi:10.1111/j.1365-2249.2012.04657.x.
- ↑ Plitas, George; Rudensky, Alexander Y. (2020-03-09). "Regulatory T Cells in Cancer". Annual Review of Cancer Biology (en inglés) 4 (1): 459–477. ISSN 2472-3428. doi:10.1146/annurev-cancerbio-030419-033428. Arquivado dende o orixinal o 11 de xullo de 2021. Consultado o 02 de xaneiro de 2021.
- ↑ 55,0 55,1 Lippitz, Bodo E (2013). "Cytokine patterns in patients with cancer: a systematic review". The Lancet Oncology 14 (6): e218–e228. PMID 23639322. doi:10.1016/s1470-2045(12)70582-x.
- ↑ Marson A, Kretschmer K, Frampton GM, Jacobsen ES, Polansky JK, MacIsaac KD, Levine SS, Fraenkel E, von Boehmer H, Young RA (February 2007). "Foxp3 occupancy and regulation of key target genes during T-cell stimulation". Nature 445 (7130): 931–5. Bibcode:2007Natur.445..931M. PMC 3008159. PMID 17237765. doi:10.1038/nature05478.
- ↑ Ellis SD, McGovern JL, van Maurik A, Howe D, Ehrenstein MR, Notley CA (2014). "Induced CD8+FoxP3+ Treg cells in rheumatoid arthritis are modulated by p38 phosphorylation and monocytes expressing membrane tumor necrosis factor α and CD86.". Arthritis Rheumatol 66 (10): 2694–705. PMID 24980778. doi:10.1002/art.38761.
- ↑ Wieczorek G, Asemissen A, Model F, Turbachova I, Floess S, Liebenberg V, Baron U, Stauch D, Kotsch K, Pratschke J, Hamann A, Loddenkemper C, Stein H, Volk HD, Hoffmüller U, Grützkau A, Mustea A, Huehn J, Scheibenbogen C, Olek S (January 2009). "Quantitative DNA methylation analysis of FOXP3 as a new method for counting regulatory T cells in peripheral blood and solid tissue". Cancer Research 69 (2): 599–608. PMID 19147574. doi:10.1158/0008-5472.CAN-08-2361.
- ↑ Agarwal A, Singh M, Chatterjee BP, Chauhan A, Chakraborti A (2014). "Interplay of T Helper 17 Cells with CD4(+)CD25(high) FOXP3(+) Tregs in Regulation of Allergic Asthma in Pediatric Patients". International Journal of Pediatrics 2014: 636238. PMC 4065696. PMID 24995020. doi:10.1155/2014/636238.
- ↑ Lu LF, Lind EF, Gondek DC, Bennett KA, Gleeson MW, Pino-Lagos K, Scott ZA, Coyle AJ, Reed JL, Van Snick J, Strom TB, Zheng XX, Noelle RJ (August 2006). "Mast cells are essential intermediaries in regulatory T-cell tolerance". Nature 442 (7106): 997–1002. Bibcode:2006Natur.442..997L. PMID 16921386. doi:10.1038/nature05010.
- ↑ "Tregitope: Immunomodulation Power Tool". EpiVax.
- ↑ Hui DJ, Basner-Tschakarjan E, Chen Y, Davidson RJ, Buchlis G, Yazicioglu M, Pien GC, Finn JD, Haurigot V, Tai A, Scott DW, Cousens LP, Zhou S, De Groot AS, Mingozzi F (September 2013). "Modulation of CD8+ T cell responses to AAV vectors with IgG-derived MHC class II epitopes". Molecular Therapy 21 (9): 1727–37. PMC 3776637. PMID 23857231. doi:10.1038/mt.2013.166.
- ↑ 63,0 63,1 De Groot AS, Moise L, McMurry JA, Wambre E, Van Overtvelt L, Moingeon P, Scott DW, Martin W (October 2008). "Activation of natural regulatory T cells by IgG Fc-derived peptide "Tregitopes"". Blood 112 (8): 3303–11. PMC 2569179. PMID 18660382. doi:10.1182/blood-2008-02-138073.
- ↑ "New $2.25M infusion of NIH funds for EpiVax' Tregitope, proposed "Paradigm-Shifting" Treatment". Fierce Biotech Research.
- ↑ Su Y, Rossi R, De Groot AS, Scott DW (August 2013). "Regulatory T cell epitopes (Tregitopes) in IgG induce tolerance in vivo and lack immunogenicity per se". Journal of Leukocyte Biology 94 (2): 377–83. PMC 3714563. PMID 23729499. doi:10.1189/jlb.0912441.
- ↑ Cousens LP, Su Y, McClaine E, Li X, Terry F, Smith R, Lee J, Martin W, Scott DW, De Groot AS (2013). "Application of IgG-derived natural Treg epitopes (IgG Tregitopes) to antigen-specific tolerance induction in a murine model of type 1 diabetes". Journal of Diabetes Research 2013: 1–17. PMC 3655598. PMID 23710469. doi:10.1155/2013/621693.
- ↑ Cousens LP, Mingozzi F, van der Marel S, Su Y, Garman R, Ferreira V, Martin W, Scott DW, De Groot AS (October 2012). "Teaching tolerance: New approaches to enzyme replacement therapy for Pompe disease". Human Vaccines & Immunotherapeutics 8 (10): 1459–64. PMC 3660767. PMID 23095864. doi:10.4161/hv.21405.
- ↑ Cousens LP, Najafian N, Mingozzi F, Elyaman W, Mazer B, Moise L, Messitt TJ, Su Y, Sayegh M, High K, Khoury SJ, Scott DW, De Groot AS (January 2013). "In vitro and in vivo studies of IgG-derived Treg epitopes (Tregitopes): a promising new tool for tolerance induction and treatment of autoimmunity". Journal of Clinical Immunology. 33 Suppl 1 (1): S43–9. PMC 3538121. PMID 22941509. doi:10.1007/s10875-012-9762-4.
- ↑ Elyaman W, Khoury SJ, Scott DW, De Groot AS (2011). "Potential application of tregitopes as immunomodulating agents in multiple sclerosis". Neurology Research International 2011: 256460. PMC 3175387. PMID 21941651. doi:10.1155/2011/256460.
- ↑ Online Mendelian Inheritance in Man IPEX
- ↑ ipex en NIH/UW GeneTests
Véxase tamén[editar | editar a fonte]
Ligazóns externas[editar | editar a fonte]
- Regulatory T-Cells Medical Subject Headings (MeSH) na Biblioteca Nacional de Medicina dos EUA.
