Mácula lútea
| Mácula da retina | |
|---|---|
 | |
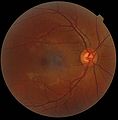
| Sección do ollo humano coa mácula preto do centro. | |
| Latín | macula lutea |
| Gray's | pág.1015 |
| MeSH | Macula+Lutea |
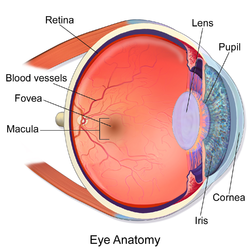
A mácula lútea (do latín "mancha amarela") ou mácula da retina ou, simplemente, mácula, é unha área pigmentada de forma oval que se encontra preto do centro da retina do ollo humano, que é a zona con maior agudeza visual do ollo. Ten un diámetro duns 5,5 mm. A mácula subdivídese en varias áreas, chamadas: umbo, foveola, zona avascular foveal, fóvea, parafóvea, e perifóvea.[1] Despois da morte ou da extirpación do ollo a mácula ten cor amarela, unha cor que non é visible no ollo vivo a non ser que se observe con luz na que se filtrou a cor vermella.[2] A mácula anatómica, de 5,5 mm de diámetro, é moito maior ca a mácula clínica, de só 1,5 mm, a cal se corresponde coa fóvea anatómica.[3][4][5] A mácula clínica pode verse desde a pupila mediante unha oftalmoscopia ou fotografía da retina. A mácula anatómica defínese histolóxicamente por ter dúas ou máis capas de células ganglionares.[6]
Preto do centro da mácula está a fóvea, que é unha pequena depresión que contén a maior concentración de células cono de toda a retina e é responsable da visión de máxima resolución central. O ollo intenta enfocar as imaxes na fóvea para ter unha maior resolución, por exemplo para ler. O umbo é o centro da foveola, a cal está localizada no centro da fóvea.
Estrutura
[editar | editar a fonte]

Cor
[editar | editar a fonte]Como a mácula ten pigmentación amarela absorbe o exceso de luz azul e ultravioleta que entra no ollo, e actúa como un protector solar natural (análogo a unhas lentes de sol) para esta área da retina. A súa cor amarela débese ao seu contido en luteína e zeaxantina, que son carotenoides coloreados do grupo das xantofilas, derivados da dieta. A zeaxantina predomina na mácula, mentres que a luteína predomina noutras partes da retina. Hai algunhas evidencias de que estes carotenoides protexen a rexión pigmentada dalgúns tipos de dexeneración macular.
Características histolóxicas
[editar | editar a fonte]- Menor grosor ca o resto da retina.
- Ausencia de bastóns, xa que só ten conos.
- O número de conos é moi elevado, e chega a ter unha densidade de 140.000 conos/mm².
- Epitelio pigmentario máis denso.
- Gran contido en pigmentos xantofílicos como a luteína e a zeaxantina, con funcións, entre outras, fotoprotectoras.
Rexións
[editar | editar a fonte]- Fóvea - 1,55 mm de diámetro
- Zona avascular foveal (ZAF) - 0,5 mm
- Foveola - 0,35 mm
- Umbo - 0,15 mm
Función
[editar | editar a fonte]As estruturas da mácula están especializadas na visión de gran agudeza. Dentro da mácula está a fóvea e a foveola, que conteñen unha alta densidade de conos, que son os receptores para a alta agudeza visual.
Importancia clínica
[editar | editar a fonte]Aínda que a perda de visión periférica pode pasar desapercibida durante algún tempo, os danos na mácula orixinan unha perda da visión central, o cal é inmediatamente obvio. A destrución progresiva da mácula é unha doenza denominada dexeneración macular e pode ás veces levar á formación dun burato macular. Estes buratos maculares raramente son causados por traumas, pero se se produce un golpe forte poden rebentar os vasos sanguíneos que van á mácula e destruíla.
Os sinais visuais que envía a mácula ocupan unha porción substancial da capacidade visual do cerebro. Algunhas formas de perda de campo visual poden ocorrer sen que estea implicada a mácula. Por exemplo, unha proba de campo visual pode demostrar unha hemianopsia homónima sen afectación da mácula.
No caso de isquemia occipitoparietal debido á oclusión de elementos da arteria cerebral posterior, os pacientes poden mostrar cegueira cortical que non afecta á mácula. Este efecto débese á circulación colateral ofrecida aos tractos maculares pola arteria cerebral media.[7][8]
Galería de imaxes
[editar | editar a fonte]-
Interior da metade posterior do globo ocular esquerdo.
-
Fotografía do fondo do ollo que mostra a mácula como unha mancha á esquerda. O disco óptico é a área á dereita onde converxen os vasos sanguíneos. O punto gris máis difuso no centro é unha sombra artefacto.
Notas
[editar | editar a fonte]- ↑ "Interpretation of Stereo Ocular Angiography : Retinal and Choroidal Anatomy". Project Orbis International. Arquivado dende o orixinal o 19 de decembro de 2014. Consultado o 11 October 2014.
- ↑ Britton, George; Liaaen-Jensen, Synnove; Pfander, Hanspeter (29 December 2009). Carotenoids Volume 5: Nutrition and Health. Springer Science & Business Media. p. 301. ISBN 978-3-7643-7501-0. Consultado o 7 November 2014.
- ↑ Yanoff, Myron (2009). Ocular Pathology. Elsevier Health Sciences. p. 393. ISBN 0-323-04232-5. Consultado o 7 November 2014.
- ↑ Small, R.G. (15 August 1994). The Clinical Handbook of Ophthalmology. CRC Press. p. 134. ISBN 978-1-85070-584-0. Consultado o 7 November 2014.
- ↑ Peyman, Gholam A.; Meffert, Stephen A.; Chou, Famin; Mandi D. Conway (27 November 2000). Vitreoretinal Surgical Techniques. CRC Press. p. 6. ISBN 978-1-85317-585-5. Consultado o 7 November 2014.
- ↑ Remington, Lee Ann (29 July 2011). Clinical Anatomy of the Visual System. Elsevier Health Sciences. pp. 314–5. ISBN 1-4557-2777-6. Consultado o 7 November 2014.
- ↑ Helseth,, Erek. "Posterior Cerebral Artery Stroke". Medscape Reference. Medscape. Consultado o 23 October 2011.
- ↑ Siegel, Allan; Sapru, Hreday N. (2006). Betty Sun, ed. Essential Neuroscience (First Revised ed.). Baltimore, Maryland: Lippincott Williams & Wilkins. ISBN 978-0-7817-9121-2.