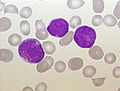
Leucemia linfoblástica aguda
| Leucemia linfoblástica aguda | |
|---|---|
 | |
| Especialidade | Hematoloxía, Oncoloxía |
| Tratamento | Quimioterapia, Inmunoterapia, TMO |
Se cre que pode requirir tratamento, por favor, consúltello ao médico. | |
A leucemia linfoblástica aguda ( LLA ; ALL polas súas siglas en inglés) é un cancro da liña linfoide de células sanguíneas caracterizado polo desenvolvemento de gran cantidade de linfocitos inmaturos (linfoblastos).[1] Os síntomas máis comúns son cansazo, palidez, febre, lesións fáciles e hematomas, aumento dos ganglios linfáticos e dor ósea.[1] Como todas as leucemias agudas, a LLA progresa de forma agresiva e é mortal en semanas ou meses se non se trata.[2]
Na maioría dos casos a causa é descoñecida.[3] Entre os factores de risco xenético atópanse a síndrome de Down, a síndrome de Li-Fraumeni ou a neurofibromatose tipo I.[1] Os factores de risco ambientais inclúen unha exposición significativa á radiación ou un historial de quimioterapia.[1] Non está clara a evidencia de que a exposición a campos electromagnéticos ou pesticidas sexa un factor de risco[4] [5], pero hai estudos que suxiren que o contacto con pesticidas de pais e nais antes do nacemento e no primeiro ano de vida do neno contribúen á aparición da leucemia infantil.[6] Algúns científicos teñen a hipótese de que a LLA pode ser desencadeada por unha resposta inmune anormal a unha infección común.[4] O mecanismo subxacente implica varias mutacións xenéticas que provocan a división celular acelerada.[3] A cantidade excesiva de linfocitos inmaturos na medula ósea interfire coa produción de novos glóbulos vermellos, glóbulos brancos e plaquetas.[1] O diagnóstico adoita estar baseado en análises de sangue e unha proba de medula ósea.[7]
O tratamento inicial da LLA consiste na quimioterapia co obxectivo de remitir a doenza.[3] O tratamento inicial é seguido de máis sesións de quimioterapia, xeralmente ao longo de varios anos.[8] Nos casos en que a enfermidade se teña diseminado ao cerebro, pode ser necesaria a quimioterapia intratecal ou a radioterapia.[3] Nos casos de enfermidade que reaparece despois do tratamento estándar, pode ser necesario un transplante de medula ósea.[3] Actualmente estanse estudando novas formas de tratamento, como a inmunoterapia.[3][9]
En 2015, a LLA afectou a preto de 876000 persoas en todo o mundo e foi a causa de 111000 mortes.[10] [11] A enfermidade é máis común nos nenos, especialmente entre os dous e os cinco anos de idade.[12] [4] Nos Estados Unidos, é a causa máis común de morte por cancro entre os nenos.[8] A LLA foi o primeiro cancro xeneralizado que se conseguiu curar.[13] A taxa de supervivencia dos nenos aumentou de menos do 10% na década de 1960 a máis do 90% en 2015.[8] Non obstante, a taxa de supervivencia é menor nos bebés (50%)[14] e nos adultos (35%).[15]
Sinais e síntomas[editar | editar a fonte]
Os síntomas iniciais non son específicos. Os signos e síntomas da LLA resultan dunha produción anormal de células sanguíneas (leucocitos). Tales células fanse moi numerosas, pero inmaturas e malignas. Os sinais son variados. Poden aparecer os seguintes síntomas:
- Fatiga e debilidade xeneralizada por anemia
- Febre e/ou outros síntomas de infeccións
- Perda de peso e/ou perda de apetito
- Sangramentos
- Dor ósea e articular
- Ganglios linfáticos (linfonodos) agrandados (linfonodomegalias)
- Agrandamento do bazo e/ou do fígado (esplenomegalia e/ou hepatomegalia)
Clasificación[editar | editar a fonte]
- Establecida na década de 1970,[16] a clasificación FAB (French American British) baséase exclusivamente na análise morfolóxica e citoquímica de células malignas. Comprende os subtipos:
- L1: presenza predominante de pequenos linfoblastos de núcleo regular e cromatina homoxénea. Representa o 25-30% dos casos.
- L2: presenza predominante de linfoblastos de tamaño medio a grande con núcleos irregulares e cromatina heteroxénea. Representa aproximadamente o 70% dos casos, sendo o máis común dos tres tipos.
- L3: presenza de linfoblastos de tamaño medio a grande con citoplasma hiperbasófilo característico e presenza de múltiples vacúolas. Representa aproximadamente o 1-3% dos casos.
- A clasificación EGIL (European Group for the Immunological Characterization of Leukemias) baséase nos inmunofenotipos celulares e permite a diferenciación en subtipos inmunolóxicos. [17] A través desta é posible clasificar a liña celular (B ou T) e caracterizar a súa etapa de maduración.
- A clasificación da OMS (Organización Mundial da Saúde), baseada en datos de inmunofenotipo, cariotipo e bioloxía molecular, permite a clasificación segundo a liñaxe B ou T.[18] A OMS clasifica a LLA como leucemia precursora de células B, leucemia precursora de células T ou leucemia B madura. -neoplasia celular, subtipo linfoma de Burkitt/leucemia.
Etioloxía[editar | editar a fonte]
Descoñécense as causas precisas do desenvolvemento desta patoloxía. Só unha pequena porcentaxe dos casos (<5%) están asociados á presenza dalgunha síndrome xenética (síndrome de Down, síndrome de Bloom, ataxia-teleanectasia, síndrome de Nijmegen), coa exposición a radiacións ionizantes ou a fármacos de quimioterapia.[19]
Diagnóstico[editar | editar a fonte]
- Exame físico
- Ensaios de laboratorio:
- Conta sanguínea: a maioría dos pacientes con LLA teñen linfoblastos no sangue periférico. A anemia e a trombocitopenia poden ser de diferentes graos. A hiperleucocitose obsérvase nun 10-16% dos casos (leucocitos >100.000/microlitro). Os linfoblastos aparecen no 90% dos casos.
- Punción de medula ósea (mielograma) : Como regra xeral, realízase a análise da medula ósea, mesmo en presenza de linfoblastos no sangue periférico.
- Inmunofenotipado : para diferenciar se o linfoblasto é de orixe de células B ou de células T.
- Cariotipo: para a detección de alteracións cromosómicas.
Tratamento[editar | editar a fonte]
Realízase con poliquimioterapia (múltiples fármacos de quimioterapia) e radioterapia, co obxectivo de eliminar células malignas.
O uso de medicamentos contra o cancro combínase durante anos de tratamento. Os axentes utilizados para ALL inclúen: [20]
- Vincristina (Oncovin)
- Esteroides (prednisona, dexametasona)
- L-asparaxinase (Elspar) ou PEG-L-asapraginase (Oncaspar)
- Teniposide (Vumon)
- Citarabina (Cytosar)
- Daunorrubicina (Cerubidine) ou Doxorrubicina (Adriamicina)
- Etoposide (VP-16)
- 6-mercaptopurina (6-MP, Purinethol)
- Metotrexato
- Ciclofosfamida (Cytoxan)
Coa excepción dos pacientes con LLA madura de células B, que son tratados con cursos curtos e intensivos, o tratamento adoita consistir nunha fase de indución da remisión, fase de consolidación (ou intensificación) e fase de mantemento.
Normalmente, as persoas que experimentan unha recaída na súa LLA despois do tratamento inicial teñen un prognóstico peor que as que permanecen en remisión completa despois da terapia de indución. É improbable que a leucemia recorrente responda favorablemente ao réxime estándar que se implantou inicialmente e, en cambio, estas persoas deberían ser probadas con quimioterapia de reindución seguida dun transplante de medula ósea.
A radiación de paliativos en doses baixas tamén pode axudar a reducir a carga do tumor dentro ou fóra do sistema nervioso central e aliviar algúns síntomas.
Recentemente, tamén houbo probas e aprobación do uso de dasatinib, un inhibidor da tirosina quinase. Demostrou eficacia en casos de persoas con LLA Ph1-positiva e resistente a imatinib, pero é necesario investigar máis sobre a supervivencia a longo prazo e o tempo de recaída.
Tratamento con inmunoterapia[editar | editar a fonte]
As persoas en recaída tamén poden recibir anticorpos monoclonais.[21][22] Especificamente o blinatumomab demostrou que aumenta as taxas de remisión e as taxas de supervivencia xerais, sen aumentar os efectos tóxicos.[23] A primeira inmunoterapia empregada polo SERGAS para tratar a LLA foi o blinatumomab na década de 2010.
Outro novidoso tratamento é a terapia CAR-T. A primeira usou Tisagenlecleucel e tamén foi a primeira terapia xénica en recibir a aprobación da Administración de Drogas e Alimentos dos Estados Unidos (FDA) en 2017, indicada para pacientes pediátricos e adultos novos con leucemia linfoblástica aguda (r/r) en recaída ou refractaria. seguido da aprobación en maio de 2018 para unha segunda indicación en pacientes adultos con linfoma difuso de células B grandes r/r. Seguido de homologacións na Unión Europea, Suíza e o Canadá".[24]
En xuño de 2022 o Consello Interterritorial de Sanidade decidiu que o de CHUS en Santiago de Compostela será o centro de referencia para Galiza en terapias avanzadas contra o cancro, para a elaboración das denominadas terapias CAR-T da LLA pediátrica.[25]
Galería[editar | editar a fonte]
-
Sangue periférico dun neno con leucemia linfocítica aguda, tinción de Pappenheim, aumento x100
-
Mostra de medula ósea (alto aumento) dun paciente con leucemia linfoblástica aguda
-
Mostra de medula ósea dun paciente con leucemia linfocítica aguda
Notas[editar | editar a fonte]
- ↑ 1,0 1,1 1,2 1,3 1,4 "Childhood Acute Lymphoblastic Leukemia Treatment" (en inglés). 8 de decembro de 2017. Consultado o 20 de decembro de 2017.
- ↑ Bradley S. Marino, Bradley S. (2013). Blueprints Pediatrics 6th (en inglés). Katie S. Fine. p. 205. ISBN 9781451116045.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 Hunger, Stephen P.; Mullighan, Charles G. (2015-10-15). "Acute Lymphoblastic Leukemia in Children". New England Journal of Medicine (en inglés). doi:10.1056/nejmra1400972. Consultado o 2022-10-31.
- ↑ 4,0 4,1 4,2 "Acute lymphoblastic leukaemia.". Lancet 381 (9881): 1943–55. xuño de 2013. PMC 3816716. PMID 23523389. doi:10.1016/S0140-6736(12)62187-4.
- ↑ Childhood acute lymphoblastic leukemia. Cham, Switzerland. 2017. pp. 1–44, 61–86. ISBN 9783319397078. OCLC 984342596.
- ↑ "USO DE PLAGUICIDAS Y SU CONSECUENCIA EN LA LEUCEMIA LINFOIDE Y MIELOIDE EN TRABAJADORES AGRÍCOLAS". Mikarimin. Revista Científica Multidisciplinaria. ISSN 2528-7842 (en castelán). Consultado o 13 de novembro de 2022.
- ↑ F., Fred (2017). Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1 (en inglés). p. 743. ISBN 9780323529570.
- ↑ 8,0 8,1 8,2 P., Stephen (2015-10-14). "Acute Lymphoblastic Leukemia in Children". New England Journal of Medicine (en inglés) 373 (16): 1541–1552. PMID 26465987. doi:10.1056/nejmra1400972.
- ↑ "A Coruña y Santiago entran en la red de tratamientos CAR-T contra el cáncer". La Voz de Galicia (en castelán). 2022-06-09. Consultado o 2022-11-13.
- ↑ "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.". Lancet 388 (10053): 1545–1602. 8 de outubro de 2016. PMID 27733282.
- ↑ "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015.". Lancet 388 (10053): 1459–1544. 8 de outubro de 2016. PMID 27733281.
- ↑ "Acute Lymphocytic Leukemia - Cancer Stat Facts" (en inglés). Consultado o 20 de decembro de 2017.
- ↑ Tubergen, DG (2011). "Acute Lymphoblastic Leukemia". En Kliegman, RM; Stanton, BMD; St Geme, J; Schor, NF; Behrman, RE (eds). Nelson Textbook of Pediatrics. Philadelphia, PA. pp. 1732–1737. ISBN 1437707556. OCLC 706780860.
- ↑ "Treatment of infant leukemias: challenge and promise". ASH Education Program Book (en inglés) 2013 (1): 596–600. 2013-12-06. ISSN 1520-4391. PMID 24319237. doi:10.1182/asheducation-2013.1.596.
- ↑ Elias J., Shilpa. "Adult Acute Lymphoblastic Leukemia". Mayo Clinic Proceedings 91 (11): 1645–1666. doi:10.1016/j.mayocp.2016.09.010.
- ↑ Bennett JM, Catovsky D, Daniel M, et al. 1976, Proposals for the classification of the acute leukaemias Br J Haematol 33:451
- ↑ Bene MC, Castoldi G, Knapp W, et al. 1995 Proposals for the immunological classification of acute leukemias Leukemia 9:1783-1786
- ↑ Jaffe ES, Harris NL, Stein H, Vardiman JW. 2001 Pathology & Genetics Tumours of haematopoietic and lymphoid tissues. World Health Organization Classification of Tumours
- ↑ Pui CH, Robison LL, Look AT. 2008, Acute lymphoblastic leukaemia Lancet 371:1030-1043
- ↑ Leucemia Linfoide Aguda - Causas, Sintomas e Tratamento in Índice de Saúde, 24 de xuño de 2013
- ↑ "Xeneración dun anticorpo monoclonal humano IgM dirixido contra moléculas HLA de clase II". Consultado o 2022-11-13.
- ↑ "O que é um anticorpo monoclonal?". Veja Saúde (en portugués). Consultado o 2022-11-13.
- ↑ Kantarjian, Hagop; Stein, Anthony; Gökbuget, Nicola; Fielding, Adele K.; Schuh, Andre C.; Ribera, Josep-Maria; Wei, Andrew; Dombret, Hervé; Foà, Robin (2017-03-02). "Blinatumomab versus Chemotherapy for Advanced Acute Lymphoblastic Leukemia" (en inglés). PMC 5881572. PMID 28249141. doi:10.1056/nejmoa1609783. Consultado o 2022-11-13.
- ↑ "Industry’s Giant Leap Into Cellular Therapy: Catalyzing Chimeric Antigen Receptor T Cell (CAR-T) Immunotherapy". Current Hematologic Malignancy Reports (en inglés) 14 (1): 47–55. 2019-02-01. ISSN 1558-822X. doi:10.1007/s11899-019-0498-6.
- ↑ "A Coruña e Santiago entran na rede de tratamentos CAR-T contra o cáncer". La Voz de Galicia. 2022-06-09. Consultado o 2022-11-13.
Véxase tamén[editar | editar a fonte]
| Wikimedia Commons ten máis contidos multimedia na categoría: Leucemia linfoblástica aguda |