Colecalciferol
| Colecalciferol | |
|---|---|
 | |
 | |
(3S,5Z,7E)-9,10-secocolesta-5,7,10(19)-trien-3-ol | |
Outros nomes colecalciferol (DCI), vitamina D3, 7-dehidrocolesterol activado | |
| Identificadores | |
| Número CAS | 67-97-0 |
| PubChem | 5280795 |
| ChemSpider | 4444353 |
| UNII | 1C6V77QF41 |
| DrugBank | DB00169 |
| ChEBI | CHEBI:28940 |
| ChEMBL | CHEMBL1042 |
| Código ATC | A11 |
| Imaxes 3D Jmol | Image 1 |
| |
| |
| Propiedades | |
| Fórmula molecular | C27H44O |
| Masa molar | 384,64 g mol−1 |
| Punto de fusión | 83-86ªC |
| Punto de ebulición | 496,4ªC |
| Solubilidade en auga | Practicamente insoluble en auga, soluble en etanol, metanol e algúns outros solventes orgánicos. Lixeiramente soluble en aceites vexetais. |
| Se non se indica outra cousa, os datos están tomados en condicións estándar de 25 °C e 100 kPa. | |
O colecalciferol, tamén chamado vitamina D3, é un tipo de vitamina D que se produce na pel exposta á luz do sol; tamén se encontra nalgúns alimentos e pode tomarse como suplemento dietético.[1] Utilízase no tratamento e prevención da deficiencia de vitamina D e doenzas asociadas, como o raquitismo.[2][3] Tamén se utiliza para tratar a hipofosfatemia familiar, o hipoparatiroidismo que causa un baixo nivel de calcio no sangue e a síndrome de Fanconi.[3][4] Xeralmente adminístrase por vía oral.[4]
As doses excesivas de colecalciferol poden orixinar vómitos, estrinximento, debilidade e confusión mental.[5] Outro risco é a formación de cálculos renais.[6] As doses normais son seguras no embarazo.[5] Pode non ser efectiva en persoas con enfermidades renais graves.[6]
O colecalciferol prodúcese na pel despois de estar exposta á luz ultravioleta.[7] Convértese no fígado en calcifediol (25-hidroxivitamina D), que despois se converte nos riles en calcitriol (1,25-dihidroxivitamina D).[7] Unha das súas accións é incrementar a captación de calcio nos intestinos.[5] Encóntrase en alimentos como algúns peixes, queixo e ovos.[8] A certos alimentos como o leite se lles engade colecalciferol nalgúns países.[8]
Este composto describiuse por primeira vez en 1936.[9] É unha das medicinas da Lista de Medicinas Esenciais da Organización Mundial da Saúde.[10] Está dispoñible como medicamento xenérico e pode comprarse sen receita.[4]
Uso médico[editar | editar a fonte]
Deficiencia de vitamina D[editar | editar a fonte]
O colecalciferol é unha forma de vitamina D sintetizada de forma natural na pel, que funciona como prohormona, sendo convertida en calcitriol. É importante para manter os niveis de calcio e promover a saúde e desenvolvemento óseos.[7] Como medicamento, o colecalciferol pode tomarse como suplemento dietario para previr ou tratar a deficiencia de vitamina D. Un gramo contén 40 000 000 (40x106) UI (a equivlencia é 1 UI = 0,025 µg). Os valores de inxesta dietaria de referencia de vitamina D (colecalciferol e/ou ergocalciferol) varían segundo os países. Por exemplo, na Unión Europea recoméndanse 20 µg/d (800 UI ao día), nos Estados Unidos 15 µg/d (600 IU ao día) para todos os individuos (mulleres, homes, embarazadas e lactantes) de ata 70 anos de idade, e 20 µg/d (800 UI ao día) se teñen máis de 70 anos.[11]
Porén, discútese se as actuais recomendacións son suficientes para cubrir as necesidades fisiolóxicas. Os individuos que non se expoñen regularmente ao sol, os obesos e de pel máis escura teñen niveis sanguíneos máis baixos e necesitan unha maior suplementación.
O Institute of Medicine dos Estados Unidos publicou en 2011 unha revisión dos datos sobre as doses recomendadas de vitamina D[12][13] Os pacientes con deficiencia grave de vitamina D requiren un tratamento cunha dose de ataque, cuxa magnitude pode calcularse baseándose no nivel real sérico de 25-hidroxi-vitamina D e o peso corporal.[14]
Hai informes contadictorios sobre a eficacia relativa do colecalciferol (D3) fronte ao ergocalciferol (D2), xa que algúns estudos indican unha menor eficacia da D2 e outros non atopan diferenza. Hai diferenzas entre mbas na absorción, afinidade de unión e activación, e as probas xeralmente favorecen o colecalciferol á hora de elevar os niveis sanguíneos, aínda que se necesitan máis investigacións.[15]
Un uso moito menos común da terapia con colecalciferol no raquitismo utiliza unha soa dose grande e denominouse terapia stoss.[16][17][18] O tratamento adminístrase oralmente ou por inxección intramuscular de 300 000 UI (7 500 µg) a 500 000 UI (12 500 µg = 12,5 mg), nunha soa dose ou ás veces en de dúas a catro doses repartidas. Hai certa preocupación sobre a seguridade de administrar doses tan grandes.[18]
Outras doenzas[editar | editar a fonte]
Unha metaanálise de 2007 concluíu que unha inxesta de 1000 a 2000 UI ao día de vitamina D3 podía reducir a incidencia de cancro colorrectal cun risco mínimo.[19] Ademais, un estudo de 2008 publicado na revista Cancer Research mostrou que a adición de vitamina D3 (xunto con calcio) á dieta dalgúns ratos era un réxime similar en contido nutricional ao dunha dieta occidental nova de 1000 UI de colecalciferol ao día e previña o desenvolvemento do cancro.[20] Porén, en humanos, cunha dose de 400 UI diarias non se observaron efectos da suplementación con colecalciferol sobre o risco de cancro colorrectal.[21]
Os suplementos non se recomendan para a prevención do cancro, xa que os efectos que poida ter o colecalciferol son moi pequenos.[22] Aínda que hai correlacións entre os baixos niveis de colecalciferol no soro sanguíneo e maiores taxas de varios cancros, esclerose múltiple, tuberculose, enfermidades cardíacas e diabetes,[23] o consenso é que os niveis de suplementación non son beneficiosos.[24] Pénsase que a tuberculose pode asociarse con baixos niveis.[25] Porén, tampouco está claro como se relacionan ambas as cousas.[26]
Bioquímica[editar | editar a fonte]
Estrutura[editar | editar a fonte]
O colecalciferol é unha das cinco formas de vitamina D. O colecalciferol é un secosteroide, é dicir, unha molécula de esteroide cun dos seus aneis aberto.[27]
Mecanismo de acción[editar | editar a fonte]
Por si mesmo o colecalciferol é unha molécula inactiva. Convértese n súa forma activa por medio de dúas hidroxilacións: a primeira ten lugar no fígado catalizada polo CYP2R1 ou o CYP27A1, e dá lugar a 25-hidroxicolecalciferol (calcifediol, 25-OH vitamina D3). A segunda hidroxilación acontece principalmente nos riles pola acción do CYP27B1, que converte a 25-OH vitamina D3 en 1,25-dihidroxicolecalciferol (calcitriol, 1,25-(OH)2vitamina D3). Todos estes metabolitos están unidos no sangue á proteína ligadora da vitamina D. A acción do calcitriol é mediada polo receptor de vitamina D, un receptor nuclear que regula a síntese de centos de proteínas e está presente en virtualmente todas as células do corpo.[7]
Biosíntese[editar | editar a fonte]
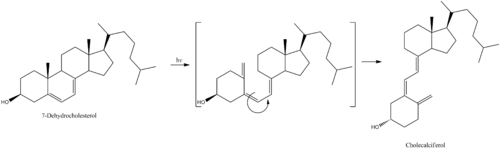
O 7-deshidrocolesterol é o precursor do colecalciferol.[7] Dentro da capa epidérmica da pel, o 7-deshidrocolesterol sofre unha reacción electrocíclica como resultado da acción da luz UVB a lonxitudes de onda entre os 290 e 315 nm, co pico de síntese entre os 295 e os 300 nm.[28] Isto ten como resultado a apertura do anel B do precursor da vitamina por medio dunha vía conrotatoria producindo previtamina D3 (pre-colecalciferol).[29] Nun proceso que é independente da luz UV, o pre-colecalciferol sofre despois un arranxo sigmatrópico antarafacial [1,7][30] e finalmente isomerízase para formar a vitamina D3.
As lonxitudes de onda UVB activas están presentes na luz solar, e poden producirse cantidades suficientes de colecalciferol cunha exposición moderada da pel, dependendo da forza da radiación do sol.[28] O momento do día, a estación e a altitude afectan a intensidde solar, e a contaminación, cobertura nubosa ou de cristal reduce a cantidade da exposición UVB. Unha exposición da face, braos e pernas, como media de 5 a 30 minutos dúas veces pos semana, pode ser dabondo, pero nas peles máis escuras e con intensidades solares máis débiles cómpren máis minutos de exposición ao sol. A sobredose de vitamina D é imposible por exposición á luz UV, xa que a pel chega a un equilibrio no que a vitamina se degrada tan tápido como se crea.[28]
O colecalciferol pode producirse na pel a partir da luz emitida polas lámpadas UV en camas de bronceado, que producen principalmente raios UVA, pero normalmente producen tamén dun 4% a un 10% das súas emisións totais en forma de UVB. Os niveis sanguíneos son maiores cun uso frecuente de salóns de bronceado.[28]
Pode discutirse se o colecalciferol e todas as formas de vitamina D son por definición "vitaminas", porque a definición de vitamina inclúe que a substancia non se pode sintetizar polo corpo e debe ser inxerida. O colecalciferol é sintetizado polo corpo durante a exposición á radiación UVB.[7]
As tres etapas na síntese e activación de vitamina D3 están reguladas da seguinte maneira:
- O colecalciferol sintetízase na pel a partir de 7-deshidrocolesterol baixo a acción da luz UV B. Chégase a un equilibrio despois de pasados varios minutos dependendo da intensidade da UVB na luz solar, o cal está determinado pola latitude, estación do ano, cobertura nubosa e altitude, así como pola idade do individuo e a pigmentación da súa pel.
- Hidroxilación no retículo endoplasmático dos hepatocitos do fígado do colecalciferol a calcifediol (25-hidroxicolecalciferol) por acción da 25-hidroxilase, a cal está pouco ou nada regulada, e os niveis sanguíneos desta molécula reflicten en grande medida a cantidade de colecalciferol producida na pel combinada con vitamina D2 ou D3 inxeridas.
- A Hidroxilación nos riles do calcifediol a calcitriol pola 1-alfa-hidroxilase está estreitamente regulada: é estimulada pola hormona paratiroide e funciona como o prncipal punto de control da produción da hormona ciruclante activa calcitriol (1,25-dihidroxivitamina D3).[7]
Produción industrial[editar | editar a fonte]
O colecalciferol prodúcese industrialmente para usalo como suplemento vitamínico e fortificante alimentario. Como medicamento a súa Denominación común internacional (DCI) é tamén colecalciferol. Prodúcese por irradiación ultravioleta do 7-deshidrocolesterol extraído da lanolina da la de ovella.[31] Extráese colesterol da graxa da la e de alcohois da cera da la obtidos ao limpar a la tosquiada. O colesterol sofre un proceso de transformación en catro pasos para producir 7-deshidrocolesterol, o mesmo composto que se produce na pel dos animais. O 7-deshidrocolesterol é despois irradiado con luz ultravioleta. Fórmanse tamén algúns isómeros non desexados durante a iradiación, os cales son eliminados utilizando diversas técnicas, deixando unha resina que funde a temperatura moderada e xeralmente ten unha potencia de 25 000 000 a 30 000 000 Unidades internacionais por gramo.
O colecalciferol tamén se produce industrialmente para usalo como suplemento vitamínico a partir de liques, o cal, deste modo, é un produto axeitado para veganos.[32][33]
Estabilidade[editar | editar a fonte]
O colecalciferol é moi sensiblee á radiación ultravioleta e descomponse rapidamente, aínda que reversiblemente, para formar suprasterois.[34]
Uso como rodenticida[editar | editar a fonte]
Os roedores son algo máis susceptibles que outras especies a doses altas desta substancia, polo que o colecalciferol foi utilizado para o envelenamento de cebos para o control das pragas destes animais. Aínda que se considerou que este composto é menos tóxico para outras especies ás que non van dirixidos os cebos, na práctica viuse que o seu uso en rodenticidas representa un perigo significativo para outros animais, como cans e gatos. "O colecalciferol produce hipercalcemia, o cal ten como resultado a calcificación sistémica de tecidos brandos, que orixina insuficiencia renal, anormalidades cardíacas, hipertensión, depresión do SNC e trastornos gastrointestinais. Estes signos desenvólvense xeralmente ás 18-36 horas da inxestión e poden incluír depresión, anorexia, poliuria e polidipsia."[35]
En Nova Zelandia, os marsupias falanxéridos da especie Trichosurus vulpecula convertéronse nunha praga e utilizouse contra eles o colecalciferol como ingrediente activo en cebos de xel letais e en cebos de cereais "DECAL". A LD50 do produto é 16,8 mg/kg, pero é de só 9,8 mg/kg se se engade carbonato de calcio ao cebo.[36][37] Os órganos afectados son os riles e o corazón.[38]
Notas[editar | editar a fonte]
- ↑ Coulston AM, Boushey C, Ferruzzi M (2013). Nutrition in the Prevention and Treatment of Disease. Academic Press. p. 818. ISBN 9780123918840.
- ↑ British national formulary : BNF 69 (69 ed.). British Medical Association. 2015. pp. 703–704. ISBN 9780857111562.
- ↑ 3,0 3,1 WHO Model Formulary 2008 (PDF). World Health Organization. 2009. p. 496. ISBN 9789241547659. Arquivado dende o orixinal (PDF) o 13 de decembro de 2016. Consultado o 8 de decembro de 2016.
- ↑ 4,0 4,1 4,2 Hamilton R (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. p. 231. ISBN 9781284057560.
- ↑ 5,0 5,1 5,2 "Cholecalciferol (Professional Patient Advice) - Drugs.com". www.drugs.com. Arquivado dende o orixinal o 30 de decembro de 2016. Consultado o 29 de decembro de 2016.
- ↑ 6,0 6,1 "Aviticol 1 000 IU Capsules - Summary of Product Characteristics (SPC) - (eMC)". www.medicines.org.uk. Arquivado dende o orixinal o 30 de decembro de 2016. Consultado o 29 de decembro de 2016.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 Norman, AW (agosto de 2008). "From vitamin D to hormone D: fundamentals of the vitamin D endocrine system essential for good health.". The American Journal of Clinical Nutrition 88 (2): 491S–499S. PMID 18689389. doi:10.1093/ajcn/88.2.491S.
- ↑ 8,0 8,1 "Office of Dietary Supplements - Vitamin D". ods.od.nih.gov. 11 de febreiro de 2016. Arquivado dende o orixinal o 31 de decembro de 2016. Consultado o 30 de decembro de 2016.
- ↑ Fischer J, Ganellin CR (2006). Analogue-based Drug Discovery (en inglés). John Wiley & Sons. p. 451. ISBN 9783527607495.
- ↑ "WHO Model List of Essential Medicines (19th List)" (PDF). World Health Organization. abril de 2015. Arquivado dende o orixinal (PDF) o 13 de decembro de 2016. Consultado o 8 de decembro de 2016.
- ↑ "DRIs for Calcium and Vitamin D". Arquivado dende o orixinal o 24 de decembro de 2010. Consultado o 09 de xullo de 2019.
- ↑ A. Catharine Ross, JoAnn E. Manson, Steven A. Abrams, John F. Aloia, Patsy M. Brannon, Steven K. Clinton, Ramon A. Durazo-Arvizu, J. Christopher Gallagher, Richard L. Gallo, Glenville Jones, Christopher S. Kovacs, Susan T. Mayne, Clifford J. Rosen, and Sue A. Shapses The 2011 Report on Dietary Reference Intakes for Calcium and Vitamin D from the Institute of Medicine: What Clinicians Need to Know. J Clin Endocrinol Metab. 2011 Jan; 96(1): 53–58. Publicado on line o 30 de novembro de 2010. doi: 10.1210/jc.2010-2704. PMCID PMC3046611. PMID 21118827.
- ↑ Vieth R (maio de 1999). "Vitamin D supplementation, 25-hydroxyvitamin D concentrations, and safety". Am. J. Clin. Nutr. 69 (5): 842–56. PMID 10232622. doi:10.1093/ajcn/69.5.842.
- ↑ van Groningen L, Opdenoordt S, van Sorge A, Telting D, Giesen A, de Boer H (abril de 2010). "Cholecalciferol loading dose guideline for vitamin D-deficient adults". Eur. J. Endocrinol. 162 (4): 805–11. PMID 20139241. doi:10.1530/EJE-09-0932.
- ↑ Tripkovic L, Lambert H, Hart K, Smith CP, Bucca G, Penson S, Chope G, Hyppönen E, Berry J, Vieth R, Lanham-New S (xuño de 2012). "Comparison of vitamin D2 and vitamin D3 supplementation in raising serum 25-hydroxyvitamin D status: a systematic review and meta-analysis". The American Journal of Clinical Nutrition 95 (6): 1357–64. PMC 3349454. PMID 22552031. doi:10.3945/ajcn.111.031070.
- ↑ Shah BR, Finberg L (setembro de 1994). "Single-day therapy for nutritional vitamin D-deficiency rickets: a preferred method". The Journal of Pediatrics 125 (3): 487–90. PMID 8071764. doi:10.1016/S0022-3476(05)83303-7.
- ↑ Chatterjee D, Swamy MK, Gupta V, Sharma V, Sharma A, Chatterjee K (marzo de 2017). "Safety and Efficacy of Stosstherapy in Nutritional Rickets". Journal of Clinical Research in Pediatric Endocrinology 9 (1): 63–69. PMC 5363167. PMID 27550890. doi:10.4274/jcrpe.3557.
- ↑ 18,0 18,1 Bothra M, Gupta N, Jain V (xuño de 2016). "Effect of intramuscular cholecalciferol megadose in children with nutritional rickets". Journal of Pediatric Endocrinology & Metabolism 29 (6): 687–92. PMID 26913455. doi:10.1515/jpem-2015-0031.
- ↑ Gorham ED, Garland CF, Garland FC, Grant WB, Mohr SB, Lipkin M, Newmark HL, Giovannucci E, Wei M, Holick MF (2007). "Optimal vitamin D status for colorectal cancer prevention: a quantitative meta analysis". American Journal of Preventive Medicine (Meta-Analysis) 32 (3): 210–6. PMID 17296473. doi:10.1016/j.amepre.2006.11.004.
- ↑ Yang K, Kurihara N, Fan K, Newmark H, Rigas B, Bancroft L, Corner G, Livote E, Lesser M, Edelmann W, Velcich A, Lipkin M, Augenlicht L (outubro de 2008). "Dietary induction of colonic tumors in a mouse model of sporadic colon cancer". Cancer Res. 68 (19): 7803–10. PMID 18829535. doi:10.1158/0008-5472.CAN-08-1209.
- ↑ Wactawski-Wende J, Kotchen JM, Anderson GL, Assaf AR, Brunner RL, O'Sullivan MJ, et al. (febreiro de 2006). "Calcium plus vitamin D supplementation and the risk of colorectal cancer". N. Engl. J. Med. 354 (7): 684–96. PMID 16481636. doi:10.1056/NEJMoa055222.
- ↑ Bjelakovic G, Gluud LL, Nikolova D, Whitfield K, Wetterslev J, Simonetti RG, Bjelakovic M, Gluud C (xaneiro de 2014). "Vitamin D supplementation for prevention of mortality in adults". The Cochrane Database of Systematic Reviews 1 (1): CD007470. PMID 24414552. doi:10.1002/14651858.cd007470.pub3.
- ↑ Garland CF, Garland FC, Gorham ED, Lipkin M, Newmark H, Mohr SB, Holick MF (febreiro de 2006). "The role of vitamin D in cancer prevention". American Journal of Public Health 96 (2): 252–61. PMC 1470481. PMID 16380576. doi:10.2105/AJPH.2004.045260.
- ↑ Ross AC, Manson JE, Abrams SA, Aloia JF, Brannon PM, Clinton SK, Durazo-Arvizu RA, Gallagher JC, Gallo RL, Jones G, Kovacs CS, Mayne ST, Rosen CJ, Shapses SA (xaneiro de 2011). "The 2011 report on dietary reference intakes for calcium and vitamin D from the Institute of Medicine: what clinicians need to know". The Journal of Clinical Endocrinology and Metabolism 96 (1): 53–8. PMC 3046611. PMID 21118827. doi:10.1210/jc.2010-2704.
- ↑ Gou X, Pan L, Tang F, Gao H, Xiao D (agosto de 2018). "The association between vitamin D status and tuberculosis in children: A meta-analysis". Medicine 97 (35): e12179. PMID 30170465. doi:10.1097/MD.0000000000012179.
- ↑ Keflie TS, Nölle N, Lambert C, Nohr D, Biesalski HK (outubro de 2015). "Vitamin D deficiencies among tuberculosis patients in Africa: A systematic review". Nutrition 31 (10): 1204–12. PMID 26333888. doi:10.1016/j.nut.2015.05.003.
- ↑ "About Vitamin D". University of California, Riverside. novembro de 2011. Arquivado dende o orixinal o 16 de outubro de 2017. Consultado o 15 de outubro de 2017.
- ↑ 28,0 28,1 28,2 28,3 Wacker M, Holick MF (xaneiro de 2013). "Sunlight and Vitamin D: A global perspective for health". Dermato-Endocrinology 5 (1): 51–108. PMC 3897598. PMID 24494042. doi:10.4161/derm.24494.
- ↑ MacLaughlin JA, Anderson RR, Holick MF (maio de 1982). "Spectral character of sunlight modulates photosynthesis of previtamin D3 and its photoisomers in human skin". Science 216 (4549): 1001–3. PMID 6281884. doi:10.1126/science.6281884.
- ↑ Okamura WH, Elnagar HY, Ruther M, Dobreff S (1993). "Thermal [1,7]-sigmatropic shift of previtamin D3 to vitamin D3: synthesis and study of pentadeuterio derivatives". Journal of Organic Chemistry 58 (3): 600–610. doi:10.1021/jo00055a011.
- ↑ Vitamin D3 Story. Arquivado 2012-01-22 en Wayback Machine. Consultado o 8 de abril de 2012.
- ↑ "Vitashine Vegan Vitamin D3 Supplements". Arquivado dende o orixinal o 04 de marzo de 2013. Consultado o 2013-03-15.
- ↑ Ting Wang; Göran Bengtsson; Ingvar Kärnefelt; Lars Olof Björn (Sep 1, 2001). "Provitamins and vitamins D₂ and D₃ in Cladina spp. over a latitudinal gradient: possible correlation with UV levels". J Photochem Photobiol B 62 (1–2): 118–22. PMID 11693362. doi:10.1016/s1011-1344(01)00160-9. Arquivado dende o orixinal o 28 de outubro de 2012. Consultado o 2013-03-15.
- ↑ Sunlight and Vitamin D. A global perspective for health. Dermatoendocrinol. 2013 Jan 1; 5(1): 51–108. Publicado on line o 1 de xaneiro de 2013. doi: 10.4161/derm.24494. PMCID: PMC3897598. PMID 24494042
- ↑ "Merck Veterinary Manual - Rodenticide Poisoning: Introduction". Arquivado dende o orixinal o 17 de xaneiro de 2007. Consultado o 09 de xullo de 2019.
- ↑ Morgan D (2006). "Field efficacy of cholecalciferol gel baits for possum (Trichosurus vulpecula) control". New Zealand Journal of Zoology 33 (3): 221–8. doi:10.1080/03014223.2006.9518449.
- ↑ Jolly SE, Henderson RJ, Frampton C, Eason CT (1995). "Cholecalciferol Toxicity and Its Enhancement by Calcium Carbonate in the Common Brushtail Possum". Wildlife Research 22 (5): 579–83. doi:10.1071/WR9950579.
- ↑ "Kiwicare Material Safety Data Sheet" (PDF). Arquivado dende o orixinal (PDF) o 10 de febreiro de 2013. Consultado o 09 de xullo de 2019.