Glomerulonefrite
| Glomerulonefrite | |
|---|---|
| Clasificación e recursos externos | |
 | |
| ICD-10 | N.00 |
| ICD-9 | 580 |
| MedlinePlus | 000484 |
| MeSH | D005921 |
Se cre que pode requirir tratamento, por favor, consúltello ao médico. | |
As glomerulonefrites, tamén chamadas nefropatías glomerulares son un conxunto de doenzas inmunitarias que cursan con inflamación do glomérulo renal, unha estrutura do ril. Englóbanse dentro do grupo das glomerulopatías, isto é, das doenzas que afectan ao glomérulo, sen importar a súa etioloxía. Estas doenzas caracterízanse por perturbar a función de filtración de substancias de refugallo que ten o glomérulo renal, estrutura formada por capilares e arrodeada por unha cuberta denominada Cápsula de Bowman. Na fase inicial estas enfermidades só afectan ao glomérulo, mais a medida que avanza o proceso poden verse afectadas tamén outras estruturas que forman o nefrón do ril.[1]
Denomínanse glomerulonefrites primarias a aquelas nas que o mecanismo inmunolóxico é intrínseco ao glomérulo renal, mentres que se se trata dun síntoma máis dentro dunha doenza sistémica, como por exemplo a diabetes, ou causadas por fármacos ou infeccións, falamos dunha glomerulonefrite secundaria. Denomínase glomerulonefrite focal cando a afectación prodúcese en menos de oito de cada dez glomérulos, e difusa cando afecta a máis de oito de cada dez.
Dentro do propio glomérulo, se afecta a toda a estrutura denomínase glomerulonefrite segmentaria, mentres que se afecta a todo o glomérulo falamos de glomerulonefrite global.[2]
Clasificación[editar | editar a fonte]
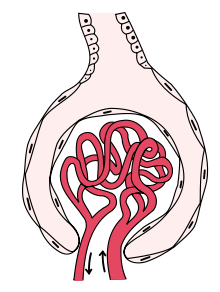
Glomerulonefrites primarias[editar | editar a fonte]
Ademais de clasificar as glomerulonefrites segundo sexan primarias ou secundarias, podemos clasificalas segundo o seu curso clínico, e segundo o seu mecanismo patoxénico.
Segundo a evolución, as glomerulonefrites poden ser:
- Agudas, cando o dano renal prodúcese en cuestión de horas ou días. Un exemplo deste grupo sería a glomerulonefrite postestreptocócica.
- Subagudas, cando o dano renal é producido en cuestións de semanas, pero sen chegar a ter un curso crónico.
- Crónicas, cando o dano renal permanece no tempo. Neste grupo fican a meirande parte das glomerulonefrites.
Segundo o seu mecanismo inmunopatoxénico, podemos falar de:
- Glomerulonefrites sen depósitos inmunes
- Glomerulonefrites con depósitos inmunes formados no propio glomérulo
- Glomerulonefrites con depósitos de inmunocomplexos circulantes
- Glomerulonefrite rapidamente progresiva tipo II
- Glomerulonefrite aguda postinfeccciosa
- Glomerulonefrite mesanxial IgA ou doenza de Berger
Glomerulonefrites secundarias[editar | editar a fonte]
Existen diversas doenzas e síndromes sistémicas que son quen de afectar ao glomérulo dando lugar a unha glomerulonefrite secundaria. As máis importantes son:
- Lupus eritematoso sistémico, que causa a nefropatía lúpica.
- Polianxite microscópica
- Granulomatose de Wegener
- Doenza de Churg-Strauss
- Doenza de Goodpasture
- Síndrome de Schönlein-Henoch
- Vasculite crioblobulinémica ou crioglobulinemia esencial mixta
- Panarterite nodosa
- Artrite reumatoide
- Síndrome de Sjögren
- Diabetes, que causa a nefropatía diabética.
Patoxenia[editar | editar a fonte]
Aínda que existen certos tipos de glomerulonefrites sen depósito de anticorpos no glomérulo, a meirande parte delas levan asociado un mecanismo inmunolóxico de patoxenia. Cando un estímulo antixénico é detectado polos anticorpos do noso organismo, prodúcese unha resposta inmunolóxica antíxeno-anticorpo que, de ser axeitada, elimina estes complexos mediante o sistema retículoendotelial. Mais cando este mecanismo é deficiente, prodúcese unha resposta inaxeitada e estes complexos formados por antíxeno-anticorpo son depositados no glomérulo do ril. O lugar onde estes complexos sexan depositados condicionará o tipo de glomerulonefrite.
Signos e síntomas[editar | editar a fonte]
A sintomatoloxía das glomerulonefrites pode varias bastante dependendo do tipo do que se trate. Ao estar afectada a barreira de permeabilidade que separa o sangue dos novelo glomerular, moitas das substancias que deberían permanecer no glomérulo, pérdense pola urina. Así, nas glomerulonefrites adoita existir unha perda urinaria de proteínas (proteinuria), de sangue (hematuria) e incluso de leucócitos (leucocituria). A cor da urina adoita conformar unha cor escura semellante á das bebidas de cola. A perda de proteínas pola urina pode ocasionar un déficit proteico en sangue (hipoproteinemia); sobre todo dunha proteína específica, a albumina (hipoalbuminemia). Esta situación clínica pode chegar a causar edemas en diferentes partes do corpo, incluso edema xeneralizado (anasarca). A presenza e a cantidade de proteinuria é un dos parámetros fundamentais que definirá a gravidade e o prognóstico da glomerulonefrite. Outro signo que adoita darse nos doentes é a hipertensión arterial.
Tratamento[editar | editar a fonte]
O tratamento da glomerulonefrite depende en grande medida do mecanismo que a causa. Se se trata de gomerulonefrites secundarias a medicamentos, a primeira medida que hai que tomar é a retirada do fármaco. Se, por outra parte, trátase dunha manifestación doutra doenza sistémica, coma a artrite reumatoide, o lupus eritematoso sistémico ou a diabetes mellitus, o tratamento irá orientado á controlar a doenza subxacente.
Nas glomerulonefrites de tipo primario o tratamento varía tamén en función do mecanismo inmunolóxico. En liñas xerais, adóitanse tratar con fármacos supresores e inmunomoduladores, como son os corticoides e a ciclofosfamida. Tamén cómpre tratar os síntomas, e se existir hipertensión é necesario tratar con fármacos antihipertensivos, principalmente do grupo dos IECA ou dos ARAII.
Unha dieta baixa en sodio e o control da tensión arterial son medidas comúns no tratamento de todas as glomerulonefrites.
Finalmente, se a función renal está moi deteriorada e o tratamento farmacolóxico non consegue controlar a doenza, a diálise e o transplante renal constitúen o tratamento definitivo. Moitas das glomerulonefrites son quen de reaparecer unha vez curadas, incluso até en riles transplantados.

